Miastenia gravis
La miastenia gravis (MG) es un trastorno de la trasmisión neuromuscular debido a una disminución, de origen autoinmune, del número de receptores de acetilcolina en la placa motora. Se caracteriza por debilidad y fatiga muscular fluctuante, principalmente de los músculos inervados por los pares craneales, se manifiesta durante la actividad continuada y mejora tras el reposo y la administración de drogas anticolinesterásicas. Evoluciona por lo general en forma progresiva o en brotes separados por remisiones de duración variable. En la mayoría de los casos comienzan con afectación de los músculos oculares, como diplopía o ptosis palpebral. La debilidad puede permanecer confinada a los músculos oculares por largo tiempo o implicar también a los músculos bulbares que controlan la masticación, salivación o articulación. En situaciones De estrés como infecciones, como afecciones o cirugía puede producirse un empeoramiento que puede conducir a un fallo respiratorio y amenazar la vida. Generalmente los pacientes consultan porque empiezan a tener problemas para peinarse, vestirse, deglutir, gesticular, reír, hablar o cantar. HISTORIA NATURAL: No es hereditaria. E l comienzo es insidioso agudo o subagudo, siempre relacionado a un factor precipitante como: 1) Trauma físico o emocional 2) Estrés. 3) Infección. 4) Embarazo, puerperio. 5) Respuestas anormales a movimientos.
En el curso debe tenerse presente los siguientes factores: 1) La fatiga precede a las parálisis. 2) Existe mayor fuerza al despertar y empeora en la noche. 3) Factores ambientales que empeoran la debilidad muscular: a. Aumento de la temperatura. b. Sol radiante.. 4) Estado emocional del paciente. 5) Mayor riesgo de muerte en los primeros 7 años de vida. 6) Rara vez hay regresión espontánea de los síntomas. 7) Curso crónico con periodos de exacerbaciones. INMUNOPATOGENESIS: Las terminaciones nerviosas poseen variables sinápticas de acetilcolina prestas a liberarse . El potencial de acción despolariza la terminal presináptica y aumenta la concentración de calcio axoplasmico; se libera así las moléculas de
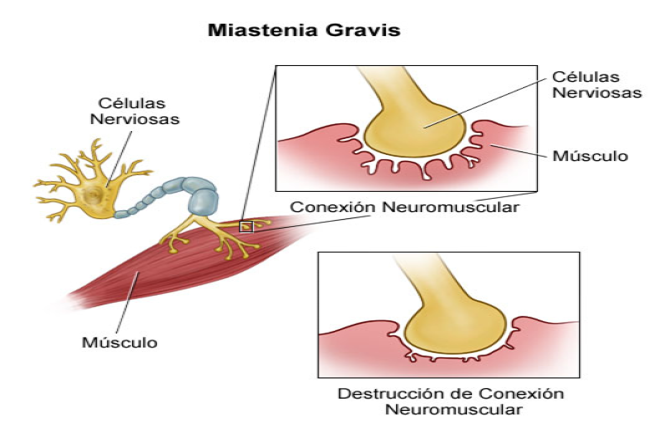
acetilcolina, de modo que se incrementa transitoriamente la concentración del neurotransmisor en receptores postsinápticos (nicotínicos). A esto sigue la despolarización de la membrana postsináptica, el potencial de acción de la membrana, el potencial de acción de la membrana muscular, un aumento de la concentración plasmática de calcio y por último la contracción muscular. La acetilcolina (AC) es hidrolizada por la acetil colinesterasa y se reintetiza a nivel presináptico por la colinacetiltransferasa. La etiopatogenia de la MG es autoinmune y se encuentran anticuerpos contra los receptores de acetilcolina que circulan en la sangre, así como disminución del número de receptores en las placas motoras. Simpson creó una técnica basada en las siguientes evidencias: 1. Presencia de anormalidades térmicas en los miasténicos. 2. Asociación de mg en enfermedades autoinmunes. 3. Curso fluctuante de la enfermedad. 4. Transmisión neonatal de la MG. 5. Bloqueo de la UNM por loas anticuerpos anti receptor.
El defecto principal es una reducción en el número de receptores de acetilcolina en la UNM.. Los anticuerpos contra receptores para acetilcolina (ACRA) reducen el número de receptores a través de varios mecanismos: 1) Bloqueo del receptor. 2) Destrucción del receptor, vía activación del complemento y aceleración de la endocitosis del receptor. 3) Existe simplificación histológica de la membrana postsináptica, con separación de la distancia entre las membranas pre y postsinápticas.
En la MG la cantidad de AC liberada por la terminal presináptica es normal. Debido a la reducción en el número de receptores, la amplitud del potencial miniatura de placa esta reducido. Normalmente la amplitud de los potenciales de placa, es suficiente para desencadenar el potencial de acción. Este exceso de amplitud de potencial de placa motora se ha denominado margen de seguridad y se calcula que es 3 veces mayor de lo necesario para llegar al umbral de generación del potencial de acción motor. En algunas UNM el potencial miniatura de placa esta reducido a tal punto que no llega al umbral para generar un potencial de acción. Si ello sucede emn un número suficiente de UNM, el resultado es la debilidad muscular. Los ACRA se detectan en un 75 – 85% de pacientes con MG. Los anticuerpos son heterogéneos a la clase de inmunoglobulina G. CLASIFICACION: A.-PEDIATRICO: 1) Neonatal 2) Juvenil B.- ADULTO: Tipo I (Ocular): Solo participa la musculatura ocular.
Tipo Ila (generalizada ligera): De comienzo lento, frecuentemente ocular, generalizándose gradualmente a la musculatura esquelética y bulbar, los músculos respiratorios están conservados. Tipo IIb. (Generalizada moderada): Se inicia con disfunción ocular frecuente, progresa hacia una intensa toma de la musculatura esquelética y bulbar, los músculos respiratorios están conservados, mortalidad baja. Tipo III (Aguda y fulminante): Es de comienzo rápido por los músculos esqueléticos y bulbares, con compromiso precoz de los músculos respiratorios. Su progresión se completa en 6 meses, indicios de timomas elevados, mal manejo terapéutico, crisis miasténicas frecuentes y mortalidad elevada. Tipo IV (será tardía): Se desarrolla después de 2 años, comienza con tipo I o II, su progresión es gradual o súbita, alto índice de timomas, mortalidad elevada, poca respuesta terapéutica. MANIFESTACIONES CLINICAS: Se caracteriza por debilidad y fatiga muscular que afecta a distintos grupos de músculos. La debilidad muscular empeora con la actividad y mejora con el reposo. Los músculos oculares, faciales y bulbares son los más frecuentemente afectados por la enfermedad. Esta predilección por ciertos grupos musculares se ha atribuido a varios factores, uno de los cuales es la diferencia de temperatura entre estos músculos. Los pacientes con MG manifiestan empeoramiento de la debilidad muscular con infecciones interrecurrentes, fiebre, agotamiento físico y emocional. La debilidad muscular puede mejorar con el frio y es la base de uno de los métodos de diagnóstico. Los músculos principalmente afectados son de la musculatura estriada: 1) Músculos extrínsecos. 2) Músculos de la cara. 3) Músculos del cuello, hombros y cintura pélvica. 4) Músculos del tórax y respiratorio en los casos de gravedad. 5) Rara vez toman músculos periféricos, manos y pies.
En los casos más avanzados todos los músculos están debilitados incluyendo diafragma, abdominales, intercostales, y hasta esfínteres externos de la vejiga y del recto. La diplejía es un síntoma frecuente y suele observarse en determinadas direcciones de la mirada, al comienzo es transitoria, pero de forma común se convierte en permanente. Al Examen físico encontramos ptosis palpebral por toma del elevador del párpado superior, es la manifestación más frecuente ; a veces unilateral y a veces bilateral, pero siempre mas acentuada en un lado.. A diferencia de la lesión de la ptosis por lesión del III par , por lo común no existe o es discreta la contracción compensadora del frontal, sin embargo es característico el Signo de Collier.(retracción del párpado superior por contracción compensadora del orbicular de los párpados ipsilateral). La disfagia aparece al cabo de unos minutos de haber comenzado la deglución los pacientes se atragantan con facilidad, y no es rara la parálisis del velo del paladar, lo que motiva regurgitación nasal de los alimentos. Es característica la debilidad de los maseteros con la consiguiente dificultad para la masticación, esto ocurre tras haber masticado cierto tiempo lo que obliga a los enfermos a cenar con pausas
(la dificultad para comer y deglutir suele originar considerable perdida de peso). La debilidad de estos músculos no permite cerrar bien la boca, que queda entreabierta. Las alteraciones de la fonación son típicos. Al comienzo de la conversación la voz es nasal y se va apagando progresivamente (por debilidad de las cuerdas vocales y músculos laríngeos fonatorios) y no es infrecuente que adquieras el timbre nasal (por parálisis asociada al velo del paladar) . Cuando se interesan los músculos cervicales, se produce caída de la cabeza hacia adelante por lo que el paciente, debe mantenerla con la mano. El trastorno miasténico en los músculos faciales determina la desaparición de los pliegues habituales de la cara y la mímica resulta pobre, y al enfermo le es difícil silbar, sonreír, y fruncir los labios. PRINCIPALES MANIFESTACIONES CLÍNICAS: Son: 1) Diplopía 2) Ptosis unilateral. 3) Debilidad progresiva de los músculos masticatorios. 4) Debilidad de los músculos faciales y de la lengua. 5) Debilidad de la musculatura bulbar. 6) Debilidad de los músculos del cuello. 7) Debilidad de la musculatura de los hombros. 8) Debilidad de la cintura pelviana. 9) Músculos respiratorios.
En el examen físico deben incluirse las siguientes maniobras: Mirar al techo durante 1 o 2 minutos (se observa la caída del párpado) y hay aparición de diplopía durante la lectura. Fatigabilidad de los músculos temporales y maseteros durante la masticación. Contar en voz alta (a medida que habla la voz se apaga). Aparición de la voz débil y nasal durante 1 min. Debilidad de la musculatura proximal de los miembros inferiores al subir escalones o realizar cuclillas. DIAGNOSTICO: Prueba farmacológica: La primera prueba diagnóstica se realiza con cloruro de edrofonio (prueba del Tensilón) endovenoso. La dosis inicial es de 1 mg, seguida de 2,3 y 5 mg en intervalos de 3 a 5 min. Esta prueba es de gran utilidad en pacientes con ptosis o debilidad de los músculos extraoculares y tiene una sensibilidad del 80 – 95% en pacientes con miastenia gravis ocular (MGO). Pruebas electrofisiologícas: Test de estimulación repetitiva: La anormalidad electrodiagnóstica característica de una reducción progresiva de la amplitud de los potenciales de acción musculares por estimulación nerviosa repetitiva a baja frecuencia (3 – 5 Hz). Se considera positiva si la amplitud del 5to potencial es un 10% menor que el primero (reacción miastenica de Jolly). En la miastenia gravis generalizada, la respuesta disminuida se demuestra en cerca de un 90% de los casos, si al menos se exploran 3 sistemas musculonervio.
Electromiografía de fibra única: Normalmente dentro de una misma unidad motora existe una ligera “desfase” entre el momento de aparición del potencial de acción de la fibra muscular y el de la fibra contigua, debido a una leve variación de longitud del axón que llega a una y otra(fenómeno de Jitter). Con un electrodo especial se pueden obtener estos 2 potenciales. Cuando existe la enfermedad, la aparición del segundo potencial se retrasa (valor normal de 50ms), o incluso a veces no aparece. Es una prueba muy sensible con un índice de positividad del 95% Reflejo estapédial: Consiste en colocar un estímulo sobre la membrana timpánica durante 10 s a frecuencia entre 50 – 1.000 Hz, con lo cual aumenta la tensión del músculo del estribo. En personas normales se mantiene una respuesta constante, pero en los miasténicos se agota la respuesta y mejora tras la administración de Tensilón. Electromiografía estándar: Usualmente es normal, pero de manera ocasional muestra un patrón miopática y casi nunca deja ver signos de denervación. Dosificación de anticuerpos: a) Anticuerpos antireceptor de acetilcolina: Su producción constituye una condición fisiopatológica básica de la enfermedad. Se encuentran en el 90% de los casos del grupo ii, y el 70% del grupo I. b) Anticuerpos antimúsculo estriado: Se hallan en un 30% de los enfermos, se observan en un 905 de los pacientes con timomas. Son responsables de la necrosis tumoral. c) Anticuerpos anticanales de calcio: Se encuentran asociados a anticuerpos antirreceptores de acetilcolina.. CRITERIOSB DIAGNÓSTICOS: Es esencialmente clínico en el auxilio de: 1. Test de Tensilón. 2. Tipaje de HLA. 3. Estudios neurofisiológicos: a) Test de Jolly. b) Test de curaré. c) EMG de fibras únicas. d) Estudio in vitro de una placa motora. 4. Test para determinar anticuerpos anti ACH. 5. Test de anticuerpos órganos específicos y antimúsculo estriado. 6. Neumomediastino y tomografía lineal de tórax. 7. TAC de mediastino con neumomediastino. 8. Estudio histológico del timo. CRITERIOS MAYORES Y MENORES: 1.-CRITERIOS MAYORES: a) Debilidad muscular miastenica que afecta musculatura extraocular, de la deglución, fonación, cuello, cintura escapular y/o pelviana. b) Test de Tensilón positiva. c) Test miasténica positiva d) Presencia de anticuerpos anti-ach.
2.-CRITERIOS MENORES: a) anormalidad tímica. b) Presencia de enfermedad autoinmune. c) Auto anticuerpos circulantes órgano-específicos. d) Mejoramiento de la debilidad muscular con anticolinesterásicos y esteroides y/o plasmáferesis. e) Test de Tensilón dudoso. f) Test de miastenia dudoso.
I. Miastenia definida (2 criterios mayores y 1 menor). II. Miastenia probable (1 criterio mayor y 2 menores). III. Miastenia posible (1 criterio mayor y 2 menores) IV. Sospecha miastenica (1 criterio mayor y 1 menor). CRISIS COLINERGICA.-Es rara y consiste en un aumento de la debilidad producida por la administración de una dosis excesiva de un anticolinesterásico. Se acompaña de cólicos abdominales, diarreas,, lagrimeo, salivación, secreciones bronquiales excesivas: Bradicardia, hipotensión, ptosis, calambres musculares y fasciculaciones. CRISIS MIASTÉNICAS.-Es resistente al tratamiento y el desarrollo se da más o menos en forma brusca e intensa de síntomas de miastenia gravis. Su aparición esta condicionada tanto por factores exógenos y endógenos. TRATAMIENTO DE LAS CRISIS COLINERGICAS Y MIASTENICAS: 1) Ingreso en sala de UCI. 2) Realizar test de Tensilón. 3) Suprimir tratamiento anticolinesterásico. 4) Mantener ventilación. 5) Tratamiento oportuno de las causas de los casos: a) Infeccioso. b) Otras enfermedades. 6) Administrar esteroides a dosis elevada. 7) Realizar plasmáferesis. 8) No usar medicamentos que interfieren con la placa mioneural.. PRINCIPIOS BASICOS DEL TRATAMIENTO DE LA MIASTENIA GRAVIS: I. Anticolinesterásicos: debe iniciarse tanto pronto como se realice el diagnóstico y constituye la base del tratamiento sintomático. Se usa la acetilcolina, que favorece la transmisión neuromuscular. Los más usados son Prostigmina (neostigmina), piridostigmina y ambemoniun. II. Corticosteroides: Tienen efecto beneficioso entre el 70 y el 100% de los casos. III. Drogas inmunosupresoras: Tenemos a la azatioprima, en dosis de 2 – 3 mg/K/peso/ día. IV. Inmunoglobulinas: La gammaglobulina se emplea a razón de 400mg7k/peso/día. V. Plasmáferesis: VI. Timectomia:
RESUMEN Esta enfermedad que afecta al sistema muscular, llamada miastenia gravis, que tiene como desencadenantes etiológicos varios factores entre ellos la disminución o exceso de la acetilcolina, afectación de las placas motoras neuromusculares , etc. Se presenta tanto en niños como en adultos, y puede tener un comienzo brusco o progresivo, que pone en peligro la vida de los pacientes. La Miastenia Gravis es una enfermedad autoinmune, no hereditaria, frecuente y controlable, muchos de sus síntomas y signos pueden confundirse con varias afecciones neurológicas, por lo que su diagnóstico precoz es de suma importancia para la realización de la Timectomia en el más breve plazo, sobre todo en aquellos pacientes menores de sesenta años y con expectativa de vida superior a los diez años. Estos pacientes afectados por la miastenia gravis presentan síntomas como la ptosis palpebral, dificultad para la deglución y fonación, sonreír y realizar los actos de mímica., dificultad para caminar, deambular, etc. Es un proceso transitorio que puede ser mínimo o muy grave, pero que con el tratamiento oportuno se puede tratar la enfermedad dando una mejor calidad de vida a los pacientes. El tratamiento de esta patología esta en base a anticolinesterásicos, Corticosteroides, drogas inmunosupresoras, inmunoglobulinas, plasmáferesis y Timectomia.
Artículo escrito por el Dr. Fernando Saravia Castellon