Ultrasonido en el primer trimestre del embarazo, 10 consideraciones básicas.
El ultrasonido es un evento físico natural que siempre ha estado presente en el entorno del hombre; solo fue necesario que personas observadoras, con mentes brillantes, encauzaran su utilización. En el campo médico, el fenómeno del eco ha aportado uno de los métodos diagnósticos más revolucionarios de nuestra era, para la evaluación ultrasonográfica del primer trimestre del embarazo, en el primer nivel de atención a la salud. La pretensión es homogeneizar los conceptos del ultrasonido y promover su uso en diferentes especialidades para que en todas se utilice un mismo lenguaje científico en beneficio del paciente.
Se analizan aspectos que comprenden desde la confirmación del embarazo por ultrasonido hasta el desarrollo embrionario por semanas de gestación, lo que servirá para determinar las múltiples patologías asociadas con mal pronóstico del embarazo durante el primer trimestre.
1.-CORROBORAR AMENORREA POR EMBARAZO
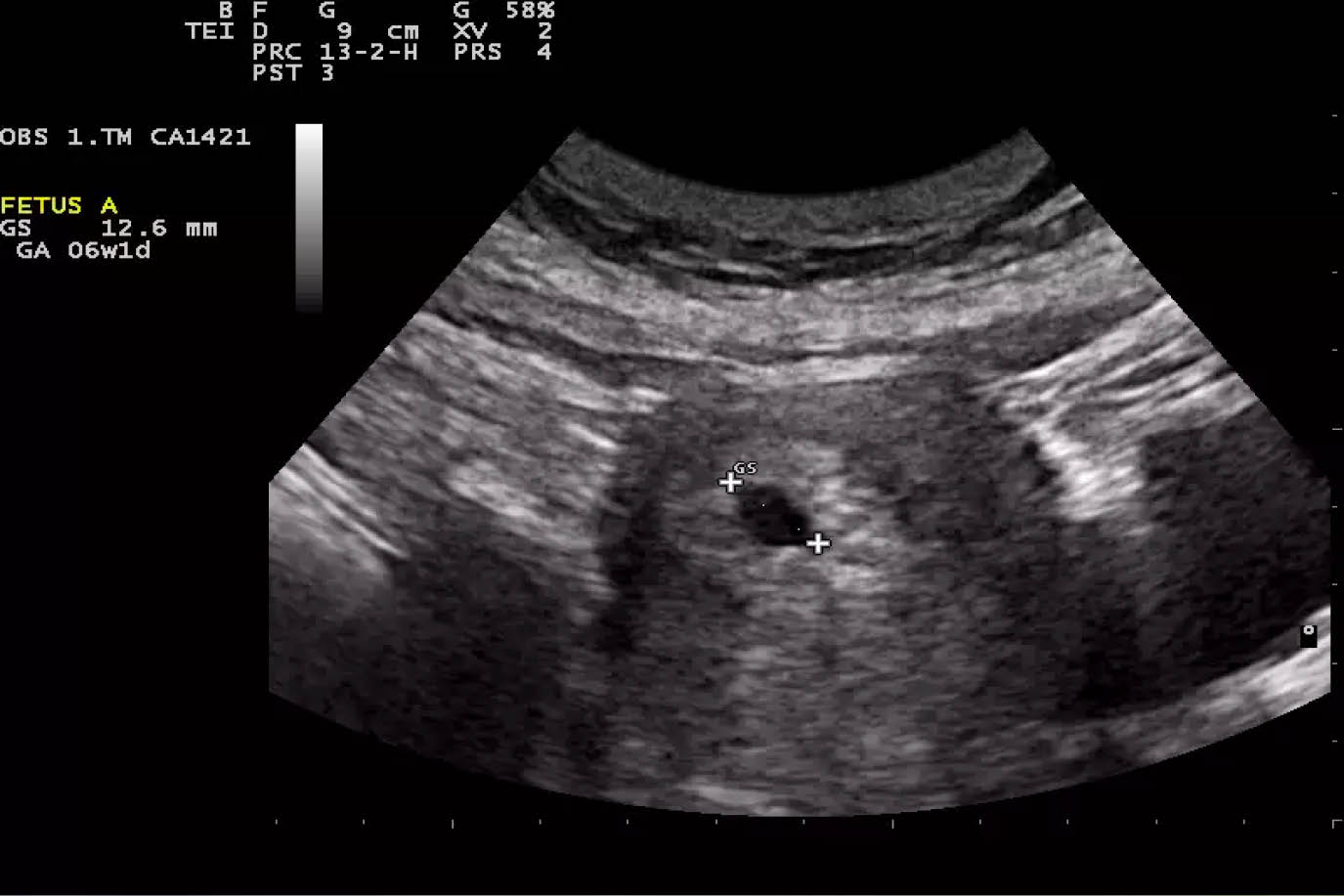
Para iniciar un control prenatal temprano se debe hacer el diagnóstico de embarazo lo antes posible, La primera estructura visible por ultrasonido es el saco gestacional, que debe ser medido en sus tres diámetros para obtener el diámetro secular medio, con el cual se juzga la edad gestacional. En la exploración transabdominal, la detección del embarazo ocurre en la semana 5 de gestación; en la exploración transvaginal puede detectarse a partir de la semana 4½. Solo hasta la aparición del saco vitelino se puede hablar de embarazo (figura 1). Mientras no se observe, la imagen puede corresponder a sangre intracavitaria, quistes adenoamióticos, retención de líquido por estenosis cervical o pseudosaco gestacional (embarazo ectópico).
2.-SITIO DE IMPLANTACIÓN DEL SACO GESTACIONAL
Consiste en identificar si el saco gestacional está implantado en una localización intrauterina o extrauterina, lo cual es de suma importancia para descartar embarazos ectópicos lo más rápido posible a fin de evitar sus complicaciones. Los hallazgos en un embarazo ectópico son engrosamiento endometrial, masa anexial y líquido libre en el espacio hepatorrenal (figura 2). En promedio, por vía vaginal se observa de 17 a 28 % de casos de un embrión vivo fuera de la cavidad uterina y por vía abdominal, aproximadamente 10 %.
3.-VERIFICAR LA VIABILIDAD DEL EMBARAZO
A continuación se presentan las claves para el diagnóstico de un embarazo viable: Siempre debe observarse un saco gestacional de 5 mm de diámetro en promedio. Debe observarse un saco vitelino en cada saco gestacional mayor de 10 mm. En todo saco gestacional mayor de 18 mm debe observarse un embrión (figura 3). Un embrión con longitud cefalocaudal mayor de 5 mm siempre debe presentar actividad cardíaca.
4.-VERIFICAR LA VITALIDAD DEL PRODUCTO
El latido cardiaco es visible al inicio de la semana 6 por vía transvaginal y una semana después, por vía abdominal (figura 4). En caso de no estar presente, se puede diagnosticar aborto diferido. Al mismo tiempo, se deberá revisar que los parámetros de la frecuencia cardiaca sean normales. La bradicardia tiene asociación con mal pronóstico embrionario y alteraciones cromosómicas como la trisomía 21. La asociación entre bradicardia y muerte fetal tiene una sensibilidad de 54 % y una especificidad de 95 % cuando la frecuencia cardiaca es menor a 120 latidos por minuto. Su especificidad aumenta a 100 % cuando la frecuencia baja a 85 latidos por minuto.
5.-DETERMINACIÓN DE LA EDAD GESTACIONAL
La determinación de la edad gestacional es uno de los principales motivos de envío a ultrasonido en el primer nivel de atención, sobre todo en pacientes trabajadoras con el fin de justificar el otorgamiento de la incapacidad laboral a partir de la semana 34. Con base en la antropometría fetal, antes de las 27 semanas, el estudio ultrasonográfico tiene un error de ± 1 semana; a las 36 semanas, de ± 2 semanas, y luego de las 36 semanas, de ± 3 (figura 5). Asimismo, el menor riesgo de error en cuanto al diagnóstico de la edad gestacional se observa en la semana 6.8-12 Por tal motivo, es importante establecer la edad gestacional lo antes posible para, posteriormente, aprovechar el tiempo de consulta, lo que a su vez permitirá establecer parámetros de macrosomía o de retraso de crecimiento, según la secuencia de ultrasonidos.
6.-DETERMINACIÓN DEL NÚMERO DE PRODUCTOS
Además de determinar el número de embriones , el ultrasonido permite la diferenciación de embarazos monocigóticos en cuanto a su corionicidad y la relación con los amnios, y posibilita la identificación de embarazos múltiples de alto riesgo al permitir observar a tiempo patologías derivadas de la transfusión
feto-fetal. La identificación del número de productos mediante el ultrasonido es esencial, ya que un embarazo múltiple per se es indicativo de mayor riesgo tanto fetal como materno. Por otro lado, en algunos casos sugiere el nivel de atención médica donde deberá llevarse a cabo el seguimiento, así como el procedimiento médico que debe seguirse para la atención del parto.
7.-RIESGO DE ABORTO
Los criterios ecográficos de riesgo de aborto son los siguientes: saco gestacional con implantación baja, reacción decidual < 2 mm, saco gestacional con morfología distorsionada, reacción decidual con refringencia débil, saco vitelino calcificado o con refringencia ecosonografica débil y crecimiento del saco gestacional < 0.7 mm por día. Uno de los hallazgos frecuentemente encontrado es la hemorragia subcoriónica (figura 7). Cuando el hematoma abarca un área mayor a 40 % del saco gestacional, se considera un signo desfavorable para la evolución del embarazo.
8.-EVALUAR ALTERACIONES UTERINAS Y OVÁRICAS
El diagnóstico de anomalías uterinas es muy importante debido a su asociación con complicaciones obstétricas como aborto, incompetencia cervical, distocia, embarazo ectópico, restricción en el crecimiento intrauterino, parto prematuro y alteraciones en la localización de la placenta. El cérvix también está sujeto a valoración, puesto que existe la posibilidad de incompetencia cervical y aborto inevitable.
Los miomas son un hallazgo común y su importancia radica en su crecimiento durante el embarazo. Algunas de sus complicaciones más importantes son aborto, abruptio placentae, retardo del crecimiento intrauterino, ruptura prematura de membranas, distocia y hemorragia posparto. La mayoría de las complicaciones durante el embarazo depende de la localización de la porción fibroide de la placenta, la localización en el segmento inferior uterino, el volumen del mioma y la estructura ecogénica.
Respecto a las alteraciones ováricas, se debe determinar si la lesión corresponde a un quiste funcional, un cuerpo lúteo, un tumor benigno o un tumor con altos datos de malignidad, pero, sobre todo, se debe llevar a cabo el diagnóstico diferencial con embarazo ectópico. Se estima que de 0.1 a 0.4 % de todos los embarazos presentan tumores ováricos. La incidencia de tumores anexiales se elevó a partir de la utilización de la ecosonografía prenatal; la mayor parte se resuelve durante el segundo trimestre del embarazo, sin embargo el riesgo de complicación (ruptura, torsión, hemorragia) aumenta si un tumor anexial no se trata a tiempo. En mujeres gestantes con tumor sólido deberá optarse por la cirugía a partir del diagnóstico, independientemente del tiempo de gestación.
Si el tumor es quístico, unilateral y de cualquier tamaño, la conducta debe ser expectante; ante un tumor bilateral con un tamaño de 10 cm o más y una gestación mayor de 16 semanas, se debe realizar cirugía.
9.-IDENTIFICACIÓN DE ANEUPLOIDÍAS
El cribado de aneuploidías se divide en dos etapas: la primera es la combinación del riesgo por edad materna determinado con el estudio ecográfico de translucencia nucal y la bioquímica del suero materno en el primer trimestre; la segunda etapa abarca estudios invasivos en el momento de la ecografía (amniocentesis y biopsia de vellosidades coriales). Recientemente, a la translucencia nucal se han agregado otros marcadores ecográficos como la presencia del hueso nasal, el flujo tricuspídeo, la onda del ductus venoso y el ángulo facial (figuras 9 y 10). De ahí la necesidad de que el médico ecografista esté capacitado para valorar los marcadores adicionales. La exploración de todos o alguno de los marcadores
ecográficos es algo común y rutinario en nuestro medio, por lo que es preciso realizar el entrenamiento adecuado y un continuo control de calidad.
10.-ENVÍO OPORTUNO AL SEGUNDO Y TERCER NIVEL DE ATENCIÓN
La atención prenatal es una de las seis principales causas de consulta en las unidades de medicina familiar. Estudios de la calidad de la atención obstétrica han señalado la falta de la identificación del riesgo obstétrico y la ausencia de la atención prenatal durante el primer trimestre, entre otros problemas importantes. Se considera que al integrar el ultrasonido al control prenatal en el primer nivel de atención, se podrá identificar oportunamente a las gestantes con riesgo por marcadores epidemiológicos para malformaciones tributarias de diagnóstico prenatal citogenético y aquellas con complicaciones que den por terminado el embarazo. Con ello será posible remitirlas al segundo o tercer nivel de atención, según se requiera.
CONCLUSIONES
En este articulo que habla sobre 10 consideraciones básicas del ultrasonido en el primer trimestre de embarazo calidad, debido a ser un método inocuo, no invasivo y de bajo costo; así como la importancia de emplearse de manera adecuada desde el primer nivel de atención, puede disminuir la realización de estudios de este tipo en el segundo nivel de atención y con ello confirmar que proveer de ultrasonidos a las unidades de medicina familiar es una buena estrategia institucional.
nivel de atención deben saber utilizar e interpretar el ultrasonido: proporciona la confirmación de un diagnóstico, pronostica, cómo será el proceso y la culminación de un embarazo, Por ello, en el presente artículo se proporcionan 10 recomendaciones: la confirmación de la amenorrea por embarazo; la localización del saco gestacional; la verificación de la viabilidad del embarazo; la comprobación de la vitalidad del producto; la detección del riesgo de aborto; la determinación del número de productos, y de la edad gestacional; la evaluación de alteraciones uterinas y ováricas; la identificación de aneuploidías, y el envío oportuno a segundo o tercer nivel de atención, con base en el diagnóstico.