Carcinoma hepatocelular: diagnostico, estatificación y estrategia terapéutica
El carcinoma hepatocelular (CHC) es una patología que ha ido aumentando su incidencia, especialmente en países industrializados. Es la sexta causa de muerte, la tercera causa de muerte por cáncer y la primera en pacientes cirróticos.
Los factores de riesgo más frecuentemente asociados son la infección crónica por virus de la hepatitis C y el alcoholismo. El desarrollo del CHC se observa principalmente en presencia de una enfermedad hepática crónica, siendo el riesgo máximo cuando aparece cirrosis.
Lo ideal es prevenir el CHC evitando los factores de riesgo y el empleo de la vacuna de VHB, pero cuando ya hay cirrosis el único método eficaz para disminuir la mortalidad del CHC es mediante la aplicación de programas de detección precoz.
Como hacerlo?
1.- Identificar a los pacientes de riesgo: Pacientes con cirrosis hepática de cualquier etiología (vírica, por abuso de alcohol, hemocromatosis, autoinmune, etc), pacientes candidatos a trasplante para descartar un CHC avanzado que contraindique el trasplante o se le dé prioridad para hacerlo. También pacientes con antecedentes de CHC en la familia, o con coexistencia de hiv.
2.- Utilizar técnicas de cribado idóneas para la detección: pruebas serológicas y técnicas de imagen
En las serológicas se realiza determinación de alfafetoproteina (AFP), sin embargo ésta se eleva de manera importante ya cuando el tumor ha crecido, por lo que no es recomendable para diagnostico precoz.
En las técnicas de imagen se puede utilizar USG, TAC y RM, pero debido al alto coste de estas ultimas e decide realizar con USG.
La ecografía es la técnica menos invasiva, por lo que se puede repetir periódicamente sin ningún riesgo para el paciente y puede tener elevada sensibilidad (60-80%) y especificidad (45-96%) en el diagnóstico de CHC si se utilizan buenos equipos ultrasonograficos y las personas que realizan la exploración están entrenadas en este tipo de estudio y patología.
¿Qué buscar?
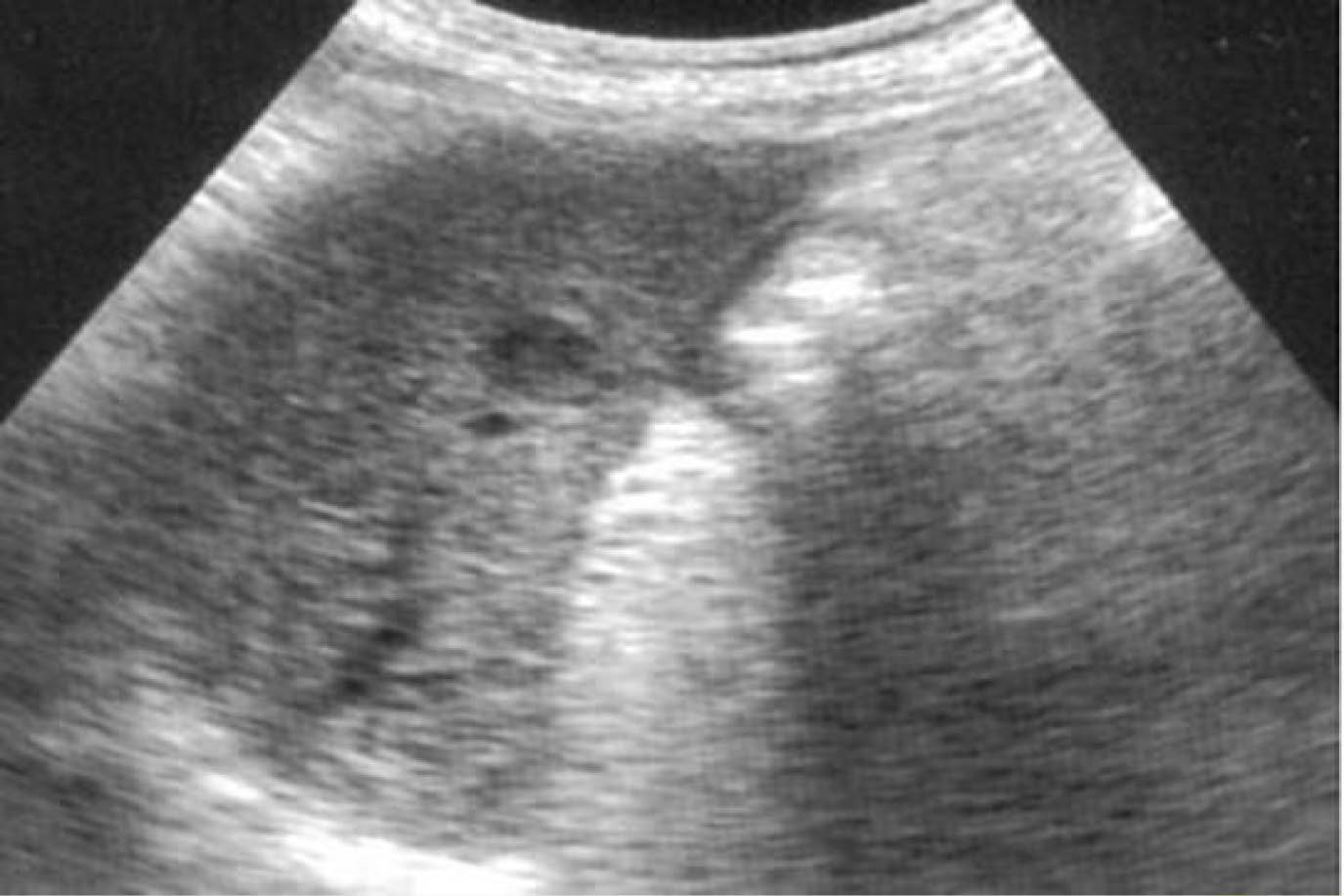
En el parénquima hepático buscar un nódulo bien definido, diferente del resto del parénquima (aunque en hígados muy nodulares con tejido de regeneración un nódulo puede pasar desapercibido). Lo ideal es detectar cuando el CHC sea menor de 2 cm, ya que existe una alta probabilidad que la lesión esté localizada y no haya producido invasión vascular, por lo que es potencialmente posible la curación del paciente tras tratamiento.
El CHC en fase inicial suele ser único, pero en un 20% puede ser multinodular. Los tumores pequeños son predominantemente hipo ecoicos, pero la presencia de grasa hace que sean hiperecogénicos en algunos casos.
DIAGNOSTICO DIFERENCIAL
Se debe hacer con lesiones benignas: angiomas, hematomas, nódulos de regeneración y displasia de bajo grado. También con otro tipo de patologías malignas metástasis, colangiocarcinomas periféricos. Linfomas B asociados a los virus B y C.
CARACTERISTICAS
Los tumores en fase muy inicial suelen ser agrupaciones celulares sin cápsula, que pueden no ser vistos por técnicas de imagen.
Los tumores de mayor tamaño pueden tener bordes imprecisos o bien un halo bien delimitado. Los de bordes imprecisos suelen ser tumores más agresivos, usualmente infiltrativos, mientras que los que tienen una pseudocapsula resultante de la compresión del tumor en el tejido de vecindad, son tumores expansivos con mejor pronóstico, siempre y cuando no sobrepasen la cápsula. Cuando el tumor es pequeño, el halo corresponde únicamente a la circulación periférica arterial.
Los tumores de gran tamaño suelen ser heterogéneos ya que presentan tabiques en el interior y zonas con diferente grado de necrosis, vascularización y fibrosis. Pueden persistir como una lesión única encapsulada pero en fases más avanzadas existirán múltiples lesiones de límites más o menos precisos y con invasión vascular. El CHC tiene tendencia a invadir las venas hepáticas y/o porta, produciendo un aumento de tamaño del vaso cuyo aspecto es sólido, con vascularización arterial en su interior.
CONCLUSION
-Para un control adecuado en pacientes con riesgo de CHC, realizar ecografía cada 6 meses y no realizar AFP para el cribado.
COMENTARIO:
Este artículo me pareció interesante porque resalta la utilidad que tiene el ultrasonido en el control de esta patología, tanto para cribado como para seguimiento en aquellos pacientes de riesgo. También me gustó que describe las características de las imágenes que se pueden encontrar en los pacientes con CHC y que pueden dar una orientación diagnóstica acerca de su evolución.