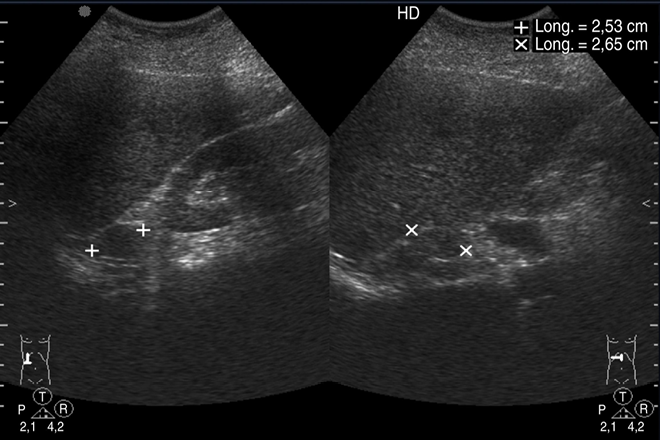
Quiste esplénico verdadero
Quiste esplénico verdadero
Los quistes esplénicos son una enfermedad rara; a nivel mundial se han informado menos de 1000 casos. La clasificación más utilizada en la práctica clínica es la de Martin, que los divide en primarios y secundarios. Los primarios pueden ser parasitarios o no parasitarios, siendo estos últimos congénitos o neoplásicos.
La patogenia de los quistes esplénicos verdaderos es desconocida, pero se considera que hay una alteración durante el desarrollo embrionario del bazo. La mayoría de ellos son asintomáticos y se diagnostican de manera incidental.
Los quistes sintomáticos pueden presentarse con manifestaciones secundarias al efecto de masa como dolor, náuseas, vómitos, síntomas respiratorios y urinarios. En ocasiones, pueden generar complicaciones como ruptura, hemorragia o infección.
Se recomienda el tratamiento quirúrgico para los pacientes sintomáticos o con quistes mayores de 5 cm. Actualmente, la tendencia es hacia la esplenectomía parcial, con el objetivo de preservar la función inmunológica esplénica y prevenir complicaciones infecciosas pos-esplenectomía.
El tratamiento de elección es la esplenectomía parcial laparoscópica, reservando la esplenectomía total para quistes muy grandes, casi completamente cubiertos por parénquima esplénico, localizados en el hilio esplénico o que sean múltiples.
El bazo presenta cambios quísticos con menor frecuencia que cualquier otra víscera abdominal. Los quistes esplénicos son entidades raras que se clasifican según la presencia o ausencia de un recubrimiento epitelial en primarios o verdaderos y secundarios, falsos o pseudoquistes. Los quistes verdaderos tienen un recubrimiento epitelial o mesotelial, mientras que los pseudoquistes carecen de este y solo presentan una cápsula fibrosa.
Los quistes no parasitarios incluyen el quiste epidermoide, quiste dermoide, linfangioma quístico y hemangioma quístico. El quiste esplénico epidermoide representa el 90% de los quistes primarios no parasitarios, mientras que el quiste dermoide constituye la mayoría de los casos restantes.
En muchos casos, los quistes esplénicos son secuela de traumas abdominales sufridos más de 10 años antes de la cirugía. Otras causas propuestas son infecciones, hemorragias e infartos.
La diferenciación preoperatoria entre quistes esplénicos primarios y secundarios es difícil, y el diagnóstico preciso se obtiene solo mediante estudio anatomopatológico.
La patogenia de los quistes esplénicos congénitos es controvertida, sugiriéndose que durante el periodo embrionario, porciones de la cápsula esplénica mesotelial se invaginan en el parénquima esplénico y con el tiempo sufren variados grados de metaplasia escamosa, dando origen a los quistes epidermoides como malformaciones congénitas.
En cuanto a los quistes esplénicos secundarios a traumatismos, se plantea que el trauma puede ocasionar una hemorragia intraparenquimatosa o un hematoma subcapsular esplénico.
El diagnóstico se basa en la historia clínica, el examen físico y los hallazgos en los estudios de imagen. Los estudios de elección son la ecografía y la tomografía abdominal, que brindan información sobre la morfología, composición, localización y relación con órganos vecinos. Los quistes esplénicos no provocan alteraciones en los análisis de laboratorio.
Se sugiere un seguimiento con ecografía cada tres meses después de la cirugía para descartar recurrencia del quiste y medición de Ca 19-9, tres meses después de la cirugía para descartar la recurrencia del quiste epidermoide congénito.
Artículo escrito por Dr. Rafael Enrique Alvear Saltaren
#quiste #esplénico #cirugía #diagnóstico #patología