Hiperplasia prostática benigna y la utilidad del ultrasonido para su diagnóstico
La próstata es una glándula localizada en la cavidad pélvica del hombre, detrás del pubis, delante del recto y debajo de la vejiga. Envuelve y rodea el primer segmento de la uretra justo por debajo del cuello vesical. Es un órgano de naturaleza fibromuscular y glandular. Tiene forma de pirámide invertida. Aunque el tamaño de la próstata varía con la edad, en hombres jóvenes y sanos, la glándula normal tiene el tamaño de una “nuez”. Su peso en la edad adulta es de 20 g, lo que suele mantenerse estable hasta los 40 años, edad en la que se produce una serie de cambios histológicos, la glándula crece y bloquea la uretra o la vejiga, causando dificultad al orinar e interferencia en las funciones sexuales que con el tiempo pueden dar lugar a hiperplasia benigna de próstata (HBP). Esta glándula está cubierta por una fina envoltura conocida como cápsula prostática que define su límite. La próstata constituye parte del sistema urinario y reproductor, relacionándose anatómicamente con otras estructuras como los conductos deferentes y las vesículas seminales.
El tejido glandular de la próstata está distribuido en tres zonas histológicamente definidas, inmersas en varias capas musculares, con escasa presencia de tejido conectivo y que conforman tres lóbulos: dos laterales y uno medio que facilitan un mejor conocimiento de las enfermedades de esta glándula. Las zonas más importantes son la zona central y la periférica.
El modelo anatómico que actualmente se acepta, distingue cuatro zonas en la próstata: zona anterior o estroma fibromuscular, de naturaleza fibromuscular, una lámina gruesa de tejido conectivo y muscular compacto cubre toda la superficie anterior de la próstata, rodeando la uretra proximal a nivel de cuello vesical, donde se une con el esfínter interno y el músculo detrusor en el cual se origina. Ocupa casi un tercio del volumen total de la próstata, no contiene glándulas y no participa en ninguna patología de la próstata. zona periférica de origen endodérmico, es la región anatómica más grande de la próstata glandular, contiene el 75 % de dicho tejido y casi todos los carcinomas de próstata se originan en esta zona. zona central es la más pequeña de las regiones de la próstata glandular, representa entre el 20-25% de su masa y es atravesada por los conductos eyaculadores. Resulta afectada por un 10 % de los adenocarcinomas.
Ambas zonas glandulares presentan diferencias en anatomía y estructura citológica. zona transicional y periuretral tiene origen mesodérmico, formada por un grupo pequeño de conductos íntimamente relacionados con la uretra proximal. Estos conductos representan el 5% de la masa prostática glandular. A pesar de su tamaño y su irrelevante importancia funcional, la zona transicional y las glándulas periuretrales constituyen el sitio específico de origen de las HBP y que es el más afectado por adenocarcinomas.
Estas características anatómicas propician que todos los cambios y procesos patológicos tanto benignos como malignos que se produzcan en esta glándula provoquen alteraciones más o menos notables en la micción.
La próstata tiene como función ayudar al control urinario mediante la presión directa contra la parte de la uretra que rodea. Produce una secreción líquida (líquido prostático) que forma parte del semen. Esta secreción prostática contiene sustancias que proporcionan junto con el semen, nutrientes y un medio adecuado para la supervivencia de los espermatozoides.
Esta glándula produce y se afecta por múltiples hormonas, como la testosterona y la dihidrotestosterona. La mayoría de los cánceres de próstata (CP) tienen lugar en la periferia de la próstata, mientras que en la HPB la zona de transición es comúnmente la más afectada. Aunque se ha reportado cáncer de próstata (CP) en un 15% en la zona de transición y en un 5% en la porción central.
Fundamentalmente son tres los procesos patológicos que pueden ser desarrollados en la próstata:Prostatitis,Hiperplasia benigna de próstata y Cáncer de próstata
La hiperplasia benigna de próstata (HBP) se caracteriza por un aumento del tamaño de la glándula que ocasiona grados variables de obstrucción en la evacuación de la vejiga. Es una de las enfermedades que con mayor frecuencia se presentan en hombres adultos de avanzada edad. Constituye la segunda causa de ingreso para intervención quirúrgica y la primera causa de consulta en los servicios de urología. El desarrollo de la HBP comienza alrededor de la cuarta década de la vida con un fenómeno focal de origen estromal. A partir de la quinta década se produce un incremento global y rápido del volumen debido a un aumento de las células del tejido fibromuscular y glandular, tanto en la zona periuretral como transicional.
En HBP se evidencia un aumento del estroma, aunque existen diferencias morfológicas de un individuo a otro. A medida que progresa la HBP y van creciendo los nódulos, se desplaza el tejido prostático normal, que queda reducido a una fina lámina. Este fenómeno ocurre en fases: primero se produce un aumento en el número de nódulos, inicialmente de naturaleza estromal y después glandular (a partir de los 40 años). Posteriormente se produce un gran crecimiento de estos nódulos (a partir de los 60 años). La presencia de obstrucción debida al crecimiento en la zona de transición genera una serie de alteraciones funcionales y anatómicas a nivel vesical.
Las manifestaciones clínicas de la HBP están estrechamente relacionadas con el tamaño prostático, los síntomas resultantes de la obstrucción uretral y la alteración de ciertos parámetros detectables en la circulación periférica. Aunque el concepto de HBP engloba el agrandamiento de la próstata y la obstrucción del flujo miccional, no siempre hay relación directa entre el volumen de la hiperplasia y la intensidad de los síntomas. La severidad de la sintomatología prevalece a edades avanzadas y cuando se observa un mayor volumen prostático, lo que impacta en la calidad de vida.
Los síntomas se han divido arbitrariamente en síntomas obstructivos y síntomas irritativos. Los primeros son los que ocurren en la fase de vaciamiento e incluyen: micción urinaria débil, esfuerzo abdominal, dificultad para iniciar la micción, micción intermitente, evacuación vesical incompleta y goteo post-miccional. Estos síntomas pueden ser característicos de obstrucción del tracto de salida o bien indicar una alteración de la contractilidad del músculo detrusor. Los síntomas irritativos son los que ocurren en la fase de llenado de la vejiga e incluyen: polaquiuria, nicturia, urgencia miccional, incontinencia por urgencia miccional y disuria.
En la HBP son más frecuentes los síntomas irritativos (principalmente nicturia) que los síntomas obstructivos. Aunque no siempre es fácil diferenciar una situación de otra es importante para individualizar los tratamientos eligiendo fármacos adecuados entre alfabloqueadores o inhibidores de la 5-α-reductasa.
La definición de cualquier enfermedad es importante en el reconocimiento y diagnóstico de la misma. En el caso de la HBP existen profundas discrepancias entre los autores sobre qué combinación de síntomas, obstrucción de flujo urinario y tamaño prostático pueden establecer una definición precisa de esta patología con un amplio consenso sobre la necesidad de testículos funcionales y cierta edad para el desarrollo de la misma.
La mayoría de los pacientes que solicitan tratamiento, lo hacen en relación a las molestias que afectan su calidad de vida. Por esto es de gran importancia contar con herramientas de diagnóstico útiles y estandarizadas que permitan valorar cuantitativamente los síntomas, la gravedad de los mismos y la afectación de la calidad de vida resultante, con el fin de comprobar la eventual progresión de la enfermedad y llevar a cabo el tratamiento idóneo.
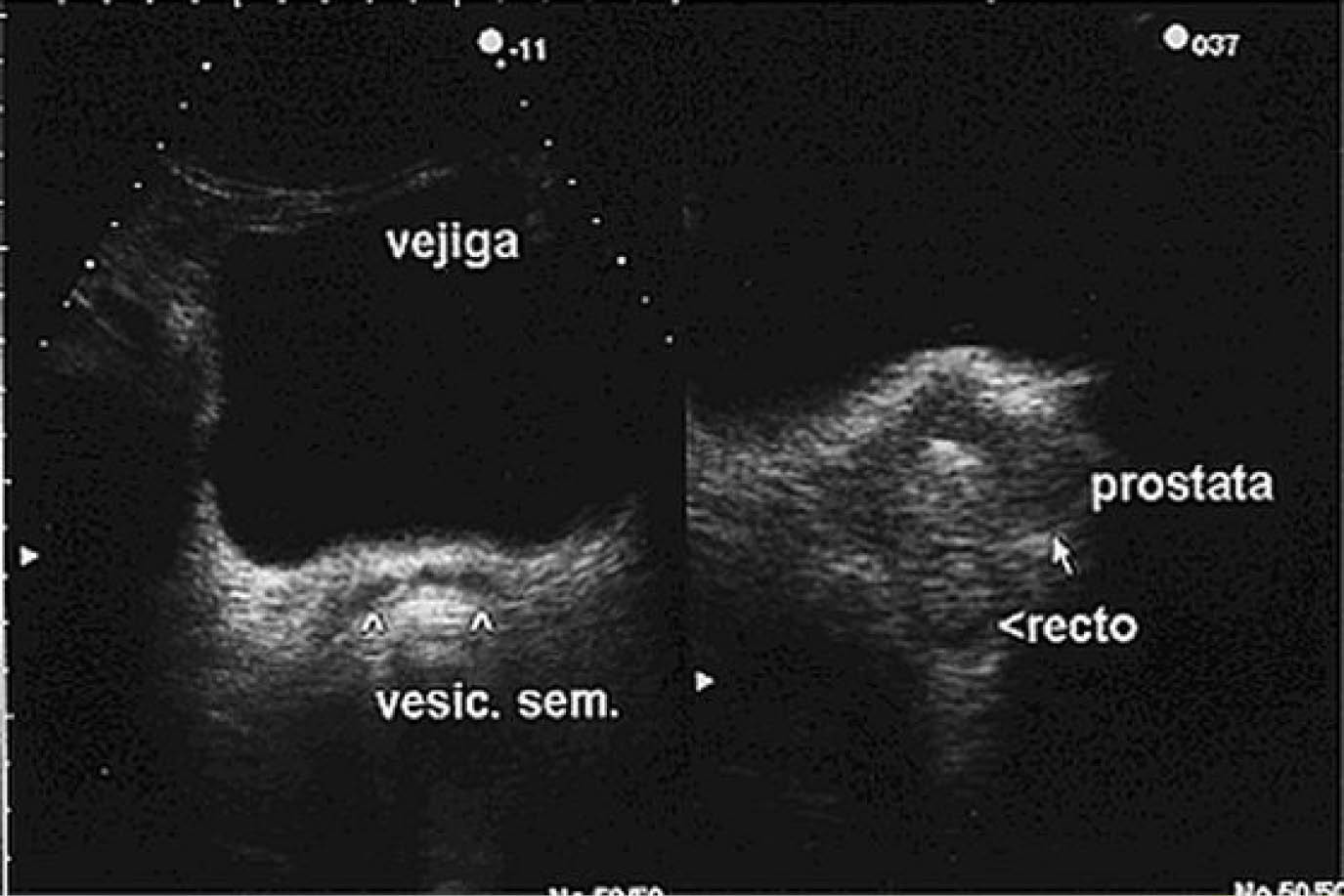
Entre los métodos imagenológicos empleados en el diagnóstico de las enfermedades de la próstata y su seguimiento se encuentra el ultrasonido, ya sea por vía abdominal o transrectal, siendo este último de gran valor por brindar mayor infomación acerca de la anatomía y arquitectura interna de la próstata y órganos vecinos, colocándose en primera línea en el diagnóstico y seguimiento de diferentes patologías. El ultrasonido prostático por via transrectal tiene una sensibilidad diágnostica entre el 70% y el 92%, con una especificidad entre 40% y 79% y un valor predictivo positivo entre 15% y 35%.
El estudio se realiza por vía transrectal, en decúbito lateral izquierdo, con un transductor entre 5 y 8 MHz el cual se cubre con un condón y se lubrica con el gel empleado para la realización del ultrasonido, insertándolo suavemente en el recto. El paciente debe aplicarse un enema evacuante antes de la exploración y se debe practicar un tacto rectal antes de insertar la sonda para correlacionar la imágen con cualquier anormalidad en el exámen físico.
Una vez introducido el transductor el recto queda representado en el fondo de la pantalla con el haz ultrasónico emitiendo desde dentro de él, realizandose cortes transversales, axiales y sagitales en diferentes planos.
En la hiperplasia de la próstata se pueden observar diferentes cambios en dependencia de los cambios histopatológicos:
La imágen ecográfica clásica es una glándula grande de ecogenicidad homogénea, simétrica, de bordes regulares y continuos, pero puede existir: Presencia de nódulos o agrandamiento difuso en la zona de transición. Agrandamiento de la glándula interna, permaneciendo hipoecogénica respecto a la zona periférica. El patrón ecogénico depende de la mezcla de los elementos estromales y glandulares, pudiendo existir nódulos: fibroelásticos, fibromusculares, musculares, hiperadenomatosos y fibroadenomatosos. Esta combinación puede dar lugar a un aspecto iso o hiperecogénico. Puede haber calcificaciones y nódulos redondeados hipoecogénicos que pueden simular un carcinoma, e incluso debido a la distorción de la glándula parecer que están en la zona periférica, estando realmente en la de transición. La cápsula quirúrgica delimita bien la glándula interna de la zona periférica.
Se puede determinar el volumen prostático y el efecto de la glándula sobre la uretra anterior en pacientes con dificultad para la micción, los cuales presentan un agrandamiento central y anterior.
Pueden observarse pequeños quistes de retención debido a la dilatación quística de los acinos, similares a los cambios quísticos producidos por la atrofia de la hiperplasia prostática. Se localizan en la zona central, siendo la lesión quística más frecuente de la próstata, pudiendo contener cuerpos amiláceos o cálculos.
El ultrasonido transrectal en pacientes con hiperplasia prostática benigna permite monitorear el tamaño glandular en pacientes sometidos a tratamiento farmacológico. En pacientes con resecciones transuretrales es útil para evaluar la uretra anterior, la cual se extiende desde la vejiga hasta el colículo seminal. Permite en pacientes con hiperplasia benigna y glándulas anormales a la palpación, separar las lesiones benignas de las malignas y guiar la biopsia cuando no se puede hacer ecográficamente esta distinción. Los nódulos hiperplásicos son la causa más común de exámenes ecográficos falsos positivos de la próstata, sin embargo, un pequeño número de pacientes con hiperplasia prostática benigna pueden tener neoplasia intraepitelial prostática la cual es maligna.
La comprobación que cerca del 70 al 75% de los estudios de imagen que se practican en pacientes con hipertrofia prostática benigna son completamente normales ha hecho que la visualización del aparato urinario no se recomiende de forma sistemática en ellos, pudiendo reservarse ante los siguientes signos: hematuria, infección urinaria, insuficiencia renal, litiasis y cirugía previa del aparato urinario. Por otra parte se ha estimado que en el 10 al 25% de los pacientes con resultados anormales en los estudios se producirá un cambio en la pauta terapéutica, lo que justificaría su realización. Independientemente de esta controversia, en la actualidad puede considerarse la ecografía abdominal como la técnica de imagen de elección inicial en estudio del paciente que consulta por síndrome de prostatismo. Permite identificar la práctica totalidad de las anomalías morfológicas inducidas por la HPB tanto en el tracto urinario superior como en el inferior, aunque la visualización del primero también se ha considerado opcional; en nuestra opinión, la ecografía integral del aparato urinario es un método muy económico y no invasivo cuya realización es aconsejable de forma sistemática, al menos en la evaluación inicial. La vía abdominal ofrece suficiente resolución para conocer el volumen y la forma de crecimiento de la HPB, pudiendo reservar la transrectal para los protocolos de detección precoz del cáncer, tacto rectal dudoso y/o PSA superior a 4 ng/ml.