Hipotiroidismo en adolescentes
El hipotiroidismo adquirido o primario es producido por alteración de la glándula tiroides. Las causas más frecuentes son la tiroiditis linfocitaria crónica y el bocio endémico. La sintomatología es variada: disminución del rendimiento escolar, labilidad emocional y estado de ánimo depresivo. Asimismo, puede observarse retraso puberal, hipo crecimiento e incremento de peso. El diagnóstico analítico se realizará con la determinación de los niveles de TSH y T4 libre, anticuerpos anti tiroideos y ecografía. El tratamiento de elección es la L-tiroxina.
Introducción
El hipotiroidismo es el resultado de la actividad disminuida de las hormonas tiroideas en los tejidos corporales. Puede ser congénito o adquirido, esporádico o familiar. Puede cursar con bocio o con una glándula tiroidea de tamaño normal. El déficit resultante de la función tiroidea puede ser sintomático o subclínico, transitorio o permanente.
Debido a la alta prevalencia del hipotiroidismo congénito (1 de cada 400 niños), existen adolescentes, que a pesar de ser correctamente detectados en el cribado neonatal, presentan secuelas neuropsicológicas.
Etiología
La etiología más frecuente del hipotiroidismo adquirido es la tiroiditis linfocitaria crónica (autoinmune, de Hashimoto, TLC) –con un predominio femenino 2:1
1.- el bocio endémico por déficit de yodo.
- Hipotiroidismo congénito no diagnosticado en el período neonatal.
2.1 Errores humanos o de laboratorio en el cribado neonatal, mal seguimiento de los casos detectados, niños no cribados.
Los clínicos deberían estar siempre atentos delante de síntomas clínicos sugestivos de hipotiroidismo congénito para no dejar sin diagnóstico algunas disgenesias tiroidea s congénitas o los defectos genéticos de síntesis de hormonas tiroideas incompletos.
La prevalencia de alteraciones tiroideas entre los 11 y 18 años es del 1%.
1.- El hipotiroidismo subclínico (TSH elevada, T3, T4 total y T4 libre normales) aunque su prevalencia va en aumento, a menudo no es diagnosticado.
2.2 Hipotiroidismo central Secundario (por disfunción hipofisaria) por agenesia o hipoplasia de la hipófisis, déficits aislados de TSH o panhipopituitarismo. Terciario por disfunción hipotalámica, congénita o adquirida.
2.3 Carencia de yodo Es la causa principal de bocio endémico con hipotiroidismo en países subdesarrollados e inmigrantes en el primer mundo, que no toman sal yodada.
Ante un paciente con disminución de la velocidad de crecimiento, un retraso de la maduración ósea. Debe considerarse el diagnóstico de hipotiroidismo. Síntomas sugestivos: la disminución del rendimiento escolar y de la actividad general, lo cual puede determinar que el paciente aparente tener un temperamento muy tranquilo -“plácido”-.
En adolescentes, podemos detectar, además de la disminución del rendimiento escolar, fatiga y lentitud, labilidad emocional y estado de ánimo depresivo o alterado. Ello puede simular trastornos de conducta propias de la adolescencia. También pueden observarse trastornos menstruales, retraso puberal, piel seca, caída excesiva del cabello, aumento de peso, así como, con menor frecuencia: detención del crecimiento prepuberal, voz ronca, cara hinchada, párpados caídos, bradicardia y/o bocio.
Otros síntomas menos frecuentes son: lentitud, hipersomnia, intolerancia al frío, estreñimiento, mixedema (piel seca, edema facial, sobrepeso aparente –más por retención de líquidos que por obesidad–), urticaria recurrente, hiporreflexia y dolor muscular.
La glándula tiroides puede ser normal, poco palpable o difusamente agrandada –bocio difuso–, con sensibilidad normal o aumentada a la palpación.
La clasificación de la OMS permite distinguir los siguientes grados de bocio: Grado 0: Tiroides no palpable. Grado 1: 1a: Tiroides no palpable y no visible con el cuello en posición normal. 1b: Bocio palpable, sólo visible con el cuello en extensión. Incluso pueden aparecer nódulos visibles a la inspección. Grado 2: Bocio palpable y claramente visible con el cuello en posición normal. Grado 3: Bocio voluminoso visible a distancia.
Las manifestaciones clínicas del hipotiroidismo son muy variadas. Ante un paciente con disminución de la talla, sin causa conocida debe considerarse el diagnóstico de hipotiroidismo.
Situaciones clínicas:
- Tiroiditis sin dolor ni aumento de sensibilidad de la glándula tiroidea
- a (TLC, tiroiditis de Hashimoto, autoinmune o silente), asociada Tiroiditis crónica linfocítica o no a otra patología autoinmune y/o síndrome autoinmune poliglandular (tipos I, II o III). ). Puede haber historia previa de una determinación de TSH elevada en el cribado neonatal con T4L normal, familiares con patología tiroidea y/o antecedentes de patología autoinmune.
El hipotiroidismo puede ser transitorio en la fase de recuperación de una tiroiditis subaguda y, raramente, se hace permanente.
La Tiroiditis crónica linfocítica, ó tiroiditis autoinmune es la causa más frecuente de hipotiroidismo tanto en la infancia como en la adolescencia.
- Tiroiditis con dolor o aumento de sensibilidad de la glándula tiroidea
2.1 (no supurada, granulomatosa o de Quervain) Tiroiditis subaguda De causa viral o postviral, por virus Coxsackie u otros, está asociada a HLA B35. Generalmente transitoria, suele autolimitarse en 2 a 6 semanas, después de una fase inicial con hipertiroidismo, pero en un 15 % de casos evoluciona hacia un hipotiroidismo permanente y puede presentar hasta un 4 % de recurrencias.
2.2. (aguda o crónica) Tiroiditis infecciosa Causada en la mayoría de ocasiones por vía hematógena, por bacterias Gram (+) o (-), también puede observarse en pacientes con fístula del seno piriforme –por diseminación local– o inmunodeprimidos (ID). De inicio súbito, unilateral, con fiebre y síntomas de sepsis, en la exploración se observa la glándula como una masa más o menos fluctuante por su abcesificación.
2.3 Tiroiditis postraumática Causante de dolor y tumefacción, y algunas veces de hipertiroidismo transitorio, suele reconocerse un antecedente de traumatismo local,
3.- Pacientes no sometidos a cribado neonatal, falsos positivos o situaciones endémicas por carencia de yodo. La carencia de yodo es la causa principal de bocio endémico en los países en vías de desarrollo e inmigrantes del primer mundo que no consumen sal yodada.
Diagnóstico del hipotiroidismo
La mayoría de casos se pueden identificar por la historia clínica y la exploración física. En cuanto al diagnóstico de laboratorio suele ser suficiente determinar los niveles de TSH y T4 libre (T4L). Las cifras de T4 total dependen de las proteínas transportadoras.
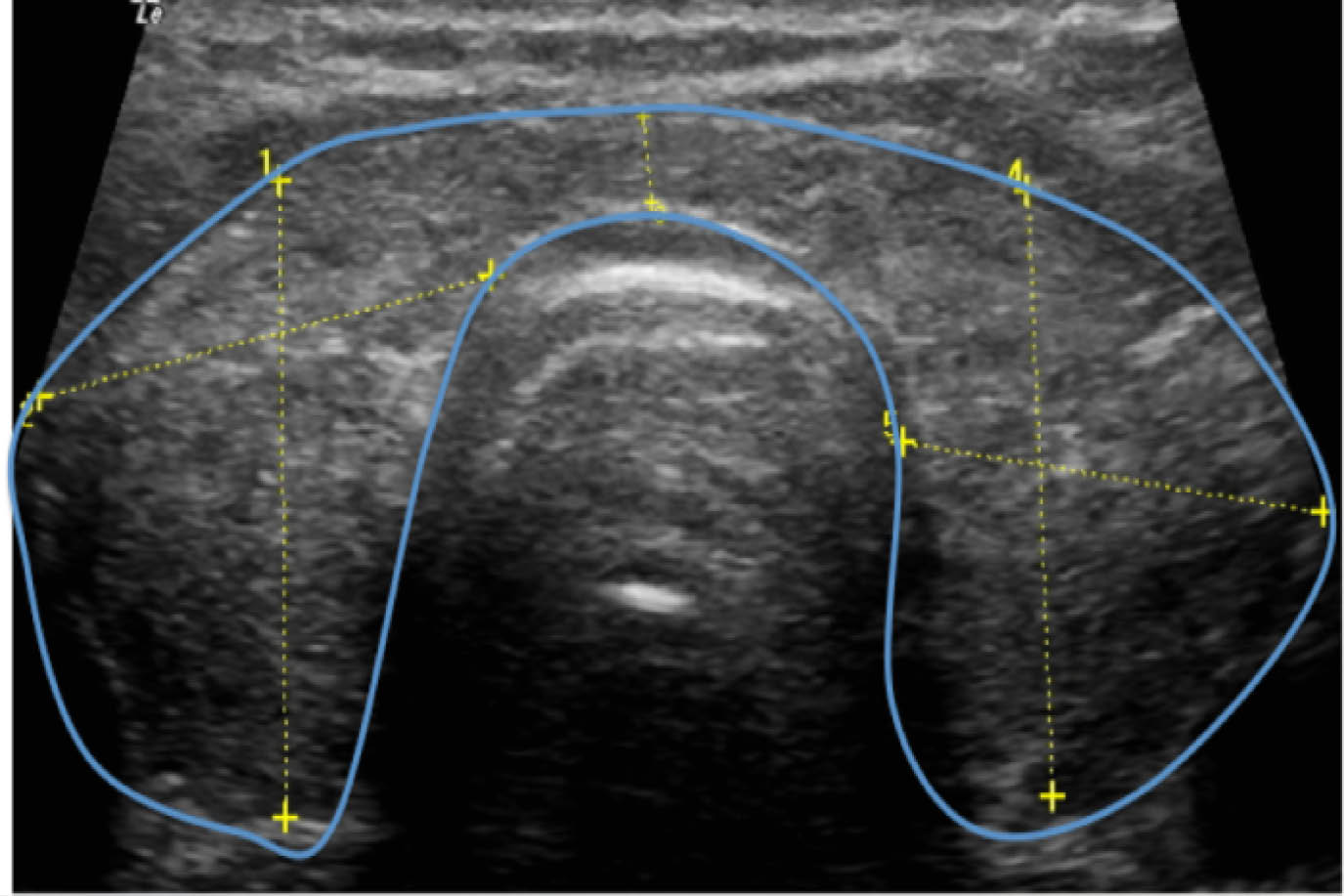
El hipotiroidismo primario presenta TSH alta y T4L baja. El hipotiroidismo central cursa con TSH normal o baja y T4L disminuida. Algunos casos, raramente, cursan con TSH inmunorreactiva elevada –biológicamente inactiva–. La tiroiditis autoinmune se confirma por la positividad de los anticuerpos antitiroideos (85-90% anti-TPO elevados) aunque su positividad no implica que exista hipotiroidismo. La ecografía es el método de elección para valorar el tamaño del tiroides.
Los objetivos del tratamiento son: restaurar un crecimiento y desarrollo neurocognitivo adecuado, que incluya una maduración puberal normal. Las dosis excesivas pueden conducir a osteoporosis, por lo que hay que asegurar una ingesta adecuada de calcio (los suplementos de carbonato cálcico pueden disminuir la absorción de T4). Los casos subclínicos deben ser tratados ante cambios sutiles en el crecimiento o desarrollo neurocognitivo y si son asintomáticos, debe considerarse su tratamiento si: TSH > 10 mU/L TSH > 5 mU/L con bocio o títulos elevados de autoanticuerpos.