Obstetricia
Directrices para la Realización de la Obstetricia Ecografía Examen preparto
Estas directrices se han elaborado para su uso por los profesionales que realizan estudios de ultrasonido obstétrico. Un examen limitado puede llevar a cabo en las emergencias clínicas o si se utiliza como un seguimiento de un examen completo. En algunos casos, un examen adicional y / o especializado puede ser necesario. Si bien no es posible detectar todas las anomalías congénitas estructurales con ultrasonido de diagnóstico, la adhesión a las siguientes pautas maximizará la posibilidad de detectar muchas anormalidades fetales.
Equipo: Los estudios deben realizarse con exploradores en tiempo real, utilizando un abdominal y / o vía vaginal. Un transductor de frecuencia apropiada ( 3 MHz o superior abdominal , 5 MHz o superior por vía vaginal ) se debe utilizar . Un escáner estática (3 a 5 MHz ) se puede utilizar pero no debe ser el único método de examen . Los posibles ajustes de exposición más bajos ultrasónicos deben utilizarse para obtener la información de diagnóstico necesaria.
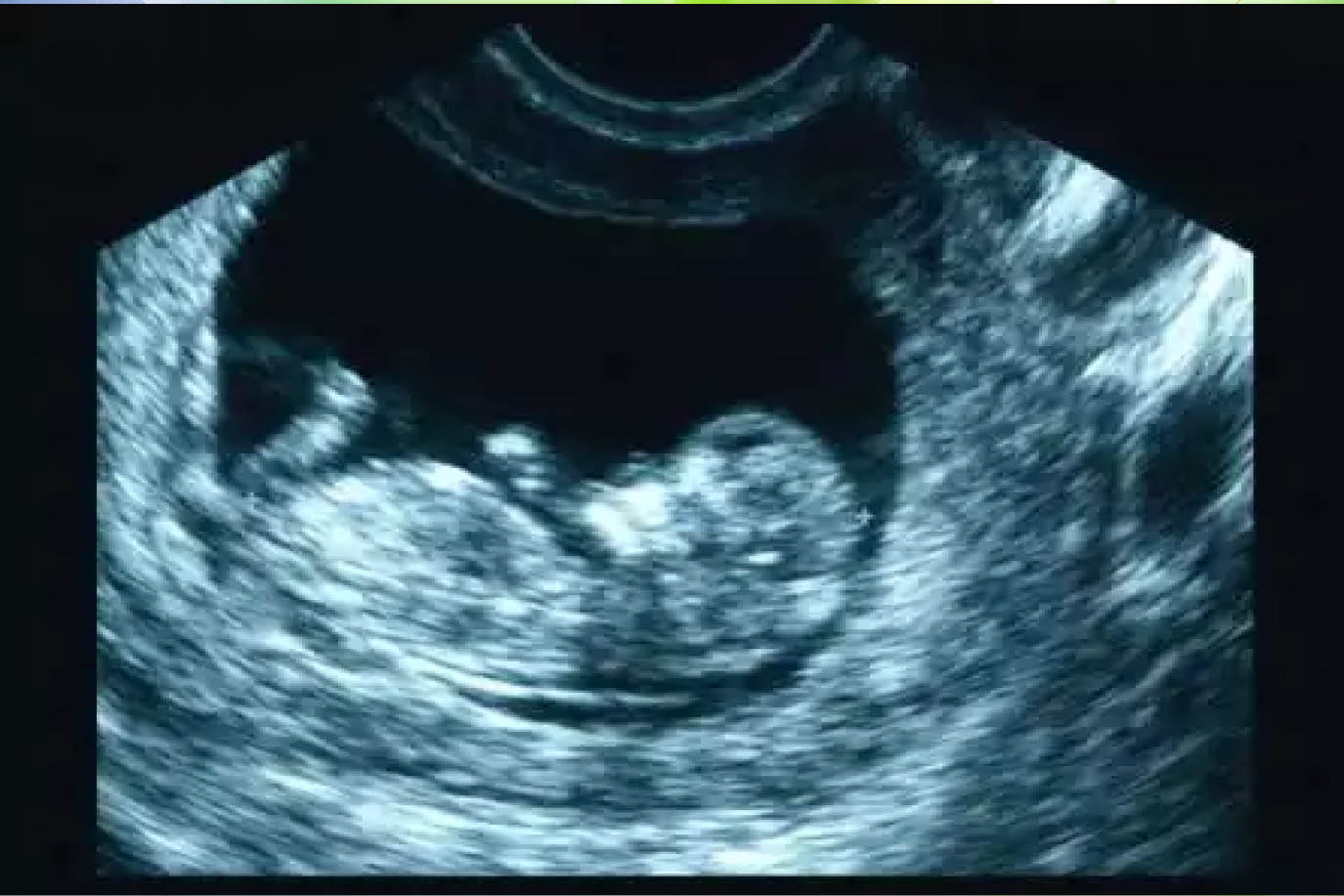
El ultrasonido ha permitido la detección temprana de tanto un saco gestacional y un embrión. Si bien la ecografía abdominal es muy útil, hay limitaciones (Película 1 ) . Requiere una vejiga urinaria materna distendido que puede ser a la vez incómodo y con poca frecuencia no distendido lo suficiente para ver todo el útero. En este caso, el fondo no está completamente visualizada. Además, el saco gestacional no puede ser identificado de manera rutinaria hasta que es 10 mm de tamaño ( 5 semanas menstruales ) y un embrión no visto rutinariamente hasta 6 1/2 semanas. Ecografía dentro de la vagina (Película 2 ) permite la detección anterior de ambos, de vez en cuando tan pronto como 4 semanas menstruales . Por otra parte, la aceptación de la ecografía vaginal en las mujeres en edad de procrear es alta, y por lo general es más cómodo porque la vejiga no tiene que ser llenado.
Ecografía vaginal es capaz de detectar de forma fiable los embarazos ya en cuatro a cinco semanas menstruales, al menos 1 semana antes que en los escaneos abdominal. Debido a la alta frecuencia y la cercanía al útero, estas imágenes comúnmente ofrecen mejores detalles que las imágenes abdominales. En este caso, el saco vitelino y el embrión están claramente identificados.
Embarazo ectópico no roto derecho.
La falta de demostración de un embarazo intrauterino por ultrasonido en una mujer con una prueba de embarazo positiva y una historia de amenorrea es sugestivo de un embarazo ectópico. En la serie publicada por Brown et al., Un embarazo ectópico estuvo presente en el 73% de los casos con esta combinación de hallazgos. Cuando se utiliza una prueba de embarazo en orina, sólo alrededor del 60% de los pacientes con embarazo ectópico tendrá una prueba positiva. En los otros, los niveles de gonadotrofina coriónica humana (HCG) puede ser demasiado baja o la orina suficientemente concentrada para dar un resultado positivo. Además los pacientes con embarazos ectópicos y los embarazos normales, las pruebas de embarazo de orina positivos se pueden encontrar con un aborto reciente o con enfermedad trofoblástica gestacional (ETG). Algunas pruebas de falsos positivos se producen porque el antisuero en el cruce de prueba reacciona a las hormonas similares a la HCG como la pituitaria de la hormona luteinizante (LH).
Una técnica mejor para evaluar el embarazo es el ensayo de suero para la subunidad beta de la HCG. Se trata de una prueba específica que no da resultados falsos positivos, aunque la distinción entre el embarazo normal, embarazo ectópico, aborto reciente, y GTD no siempre es posible sobre la base de una sola prueba. Este ensayo se puede expresar cuantitativamente, y Kadar y col. sugieren que si los niveles están por encima de 6500 mUI, entonces los estudios de ultrasonido deben ser capaces de mostrar un embarazo intrauterino si uno está presente. Por desgracia, los embarazos ectópicos producen más niveles de HCG menos de 6,500 mIU, y la distinción entre las posibilidades de diagnóstico es difícil hasta que se repita la prueba. En 48 horas, el nivel de beta HCG debería duplicarse para un embarazo intrauterino normal o GTD pero con frecuencia elevarse o caer débilmente con un embarazo ectópico. Es típicamente cae rápidamente con un aborto reciente.
El segundo hallazgo importante en este caso es la presencia de un anillo ecogénico gruesa alrededor de un centro sonolucente en el anexo derecho. Este llamado » anillo anexial » se encuentra a veces en asociación con el embarazo ectópico y , a excepción de la observación de un feto viva fuera del útero, fue el hallazgo más fiable de embarazo ectópico en la serie por Brown . Por desgracia, este no es un hallazgo patognomónicos y también se puede ver con la enfermedad inflamatoria de la pelvis y los quistes ováricos de vez en cuando . Otros hallazgos de embarazo ectópico incluyen la aparición de un quiste simple o una masa con elementos tanto de líquidos y sólidos en los anexos. Si el embarazo ectópico se ha roto, líquido libre puede estar presente en la pelvis. Tal fluido puede ser difícil de reconocer, especialmente si la vejiga urinaria del paciente es muy distendido. Por lo tanto, en todos los casos de sospecha de embarazo ectópico, el resto del abdomen (especialmente los flancos) debe ser examinada para la presencia de líquido libre. Líquido libre en el fondo de saco se puede observar en pacientes asintomáticos normales también, particularmente justo después de la ovulación.
El principal papel de la ecografía en el diagnóstico de embarazo ectópico es identificar un embarazo intrauterino en presencia de una prueba de embarazo positiva. Especial cuidado se debe tener cuidado de no confundir un elenco decidual durante un embarazo intrauterino normal. Coexistentes embarazos ectópicos e intrauterinos son raros. En raras ocasiones, un diagnóstico específico de un embarazo ectópico se puede hacer cuando un feto es identificado positivamente fuera del útero. Otros resultados de la ecografía, como el anillo de los anejos, una masa compleja, un quiste, o la presencia de líquido libre, pueden llevar al siguiente paso apropiado en el manejo del paciente, sino que debe ser interpretado en el contexto de la otra información disponible. Este paciente fue sometido a laparoscopia tras el estudio ecográfico, y se observó un ligero abultamiento del tubo mediados de Falopio a la derecha. El cirujano fue capaz de «leche» el tubo y expulsaron a un saco de 5-1/2 a 6 semanas de gestación de ella sin una incisión en el tubo.
No rotos del embarazo ectópico.
La ecografía transvaginal (TVS) es más precisa que la ecografía transabdominal (TAS) en el diagnóstico de los embarazos ectópicos. En un estudio, TVS dio más información de diagnóstico en el 44% de los casos, lo que resulta en el 87% de los embarazos ectópicos se diagnostican antes de que se rompieron.
TVS también tiene una sensibilidad más alta para la visualización del saco gestacional. TVS diagnosticará los sacos gestacionales cuando los beta hCG mIU / ml (IRP) es 1000 o más, mientras que TAS será diagnosticar todos los sacos cuando el nivel es de 1800 o más.
El embarazo ectópico no roto tiene cuatro apariciones ecográficas diferentes:
- Un saco gestacional anecoica extrauterina que contiene un feto con o sin un latido del corazón.
- Un saco gestacional vacío fuera del útero.
- Una banda hiperecoica gruesa a su alrededor un pequeño núcleo hipoecoica dando la apariencia de un donut.
- Una masa hiperecoica difusa dentro de la trompa de Falopio.
Con TVS, el porcentaje de visualización de una gestación extrauterina en vivo se acerca al 25%. Es muy importante evaluar los ovarios con cuidado porque un quiste del cuerpo lúteo, especialmente uno que es hemorrágico, puede confundirse con un embarazo ectópico. El quiste normal debe considerarse en el área lateral del ovario. También es importante para evaluar el útero cuidadosamente porque un embarazo intrauterino normal puede estar presente junto con un embarazo ectópico.
Cuando la evaluación de un paciente con sospecha de un embarazo ectópico, colocar al paciente en uno de cinco grupos:
1 . Un embarazo intrauterino definido.
2 . Un embarazo intrauterino probable. El paciente debe tener un ßhCG y la presentación clínica seguidos semanalmente para determinar si se necesita una ecografía de seguimiento.
3 . Un embarazo ectópico probable. El paciente debe tener un ßhCG y correlación clínica cada dos días para determinar si se necesita una mayor evaluación ecográfica. El ßhCG debería duplicarse cada 2 días.
4 . Un embarazo ectópico definitiva, gestionado por una cirugía de emergencia.
5 . Aquellos pacientes en los que no se puede hacer el diagnóstico. Ellos deben ser evaluados para otras etiologías de sus síntomas.
Del lado derecho por embarazo ectópico roto – .
Este caso demuestra los hallazgos anexiales típicos de un embarazo ectópico. El líquido intraperitoneal representa la sangre a medida que sale por el extremo fimbriado del tubo y proporciona un excelente contraste para delinear la masa anexial creado por la gestación ectópica. Esto es consistente con una ruptura del embarazo ectópico. Dentro del útero, el material intraluminal hipoecoica crea un saco pseudogestational. Es probablemente es causada por un elenco decidual desprendido.
Durante la exploración abdominal ha sido muy valiosa en la detección de los embarazos ectópicos, la exploración vaginal es más definitivo. Por lo general, es más capaz de descartar sacos gestacionales intrauterinos y colecciones. También está en mejores condiciones para definir embarazos ectópicos. En este caso, aunque el borde hiperecoica que rodea un espacio anecoico es típico de un embarazo ectópico, la falta de identificación de un embrión dentro del saco todavía a hacer el diagnóstico incierto si no fuera por la prueba de embarazo positiva. Con poca frecuencia, estructuras anexas, como sacos, pueden estar presentes que no son los embarazos ectópicos, como piosálpinx o un endometrioma.
Intrauterina concomitante y gestaciones extrauterinas, edad gestacional estimada de 10 semanas.
Gestaciones gemelares intrauterinos y ectópicos simultáneas son raras. En los pacientes con factores de riesgo especiales, la tasa esperada de IUP embarazos intra y extrauterino concomitantes se cotiza generalmente como 1 por cada 30.000 embarazos. Los pacientes sometidos a inducción de la ovulación que producen óvulos múltiples por ciclo están en mayor riesgo. Debido al aumento del número de procedimientos ginecológicos y el uso de antibióticos para tratar la enfermedad inflamatoria pélvica, la incidencia combinada se ha incrementado, y recientemente se ha estimado de hasta 1 por cada 7.000 embarazos.
El embarazo en un útero bicorne.
Uterinos anomalías septational surgen de la fusión incompleta de los conductos de Müller durante el desarrollo fetal. Tales anomalías septational pueden variar de útero didelfo (raros), donde existe una división completa en dos cuernos uterinos separados con cuellos uterinos separados; a través del útero bicorne, donde sólo el fondo de ojo del útero se separan, compartiendo un segmento inferior del útero y el cuello uterino común; y para subseptus útero en el que un tabique separa la parte superior de la cavidad del útero en dos áreas separadas. De vez en cuando, si un conducto de Müller no se desarrolla, un útero unicorne , con un único tubo de Falopio , se puede desarrollar . Rara vez, hay agenesia completa del útero.
En pacientes con anomalías septational del útero, aproximadamente el 20-25% también tienen ausencia congénita de un riñón. Por lo tanto, cuando una anomalía septational se reconoce en la ecografía, es importante para escanear el área renal, así.
Los abortos espontáneos son más frecuentes en pacientes con anomalías uterinas septational . Se considera que tales abortos espontáneos pueden estar relacionados con la implantación de la placenta en el tabique pobremente vascularizado entre los dos cuernos del útero . Ambos útero bicorne y septadas tienen una tasa de aborto espontáneo que mayor útero didelfo completas.
Grande leiomioma uterino. A 14 semanas de embarazo intrauterino se desplaza hacia el fondo de ojo.
En el diagnóstico diferencial, se podría considerar un embarazo molar parcial y un embarazo ectópico. La combinación de mola y el embarazo es sumamente rara , mientras que un leiomioma en combinación con el embarazo es bastante común. Además, la consistencia whorled típico de la masa sólida es útil para distinguir este leiomioma del tejido molar. Si persiste la confusión, el nivel ßhCG distinguirá un embarazo normal de un molar, el ßhCG está marcada elevación de la enfermedad trofoblástica gestacional. ( b ) Todavía hay un borde de tejido uterino en todo el embarazo , para ayudar a descartar un embarazo ectópico.
5 semanas de embarazo intrauterino normal.
El ultrasonido ha permitido la detección temprana de tanto un saco gestacional y un embrión. Si bien la ecografía abdominal es muy útil , hay limitaciones (Película 1 ) . Requiere una vejiga urinaria materna distendido que puede ser a la vez incómodo y con poca frecuencia no distendido lo suficiente para ver todo el útero. En este caso, el fondo no está completamente visualizada . Además, el saco gestacional no puede ser identificado de manera rutinaria hasta que es 10 mm de tamaño ( 5 semanas menstruales ) y un embrión no visto rutinariamente hasta 6 1/2 semanas. Ecografía dentro de la vagina (Película 2 ) permite la detección anterior de ambos, de vez en cuando tan pronto como 4 semanas menstruales . Por otra parte , la aceptación de la ecografía vaginal en las mujeres en edad de procrear es alta, y por lo general es más cómodo porque la vejiga no tiene que ser llenado.
5 semanas embarazo intrauterino normal.
Ecografía vaginal es capaz de detectar de forma fiable los embarazos ya en cuatro a cinco semanas menstruales, al menos 1 semana antes que en los escaneos abdominal. Debido a la alta frecuencia y la cercanía al útero, estas imágenes comúnmente ofrecen mejores detalles que las imágenes abdominales. En este caso, el saco vitelino y el embrión están claramente identificados.
En ocasiones, una segunda estructura quística redondeada se observa entre el desarrollo del embrión y la pared del saco gestacional , llamado el saco amniótico. Cuando esto se identifica en el embarazo temprano , generalmente antes de 6 semanas, la configuración de la bolsa amniótica , embrión y el saco vitelino se denomina el «signo doble de la ampolla . » Este signo no se identifica en este caso.
Normal principio del primer trimestre anatomía intrauterina.
Ecografía vaginal tiene un gran valor en la detección temprana del embarazo y en su desarrollo embrionario.
Las siguientes tablas muestran la correlación de contenidos intrauterinos con hCG ß , la edad gestacional y el diámetro del saco gestacional. ( Ver la película 7 ( 1 ) Bree et al sonografía transvaginal en la evaluación de embarazo normal : correlación con los niveles de hCG AJR 1989 ; 153:75-79 . . . . )
Otros hitos normales incluyen :
6 ª semana: de embriones es Una línea hiperecoica aproximadamente 5 mm de largo, tangencialmente Tocar y estrechamente UNIDA al saco vitelino. Movimiento del Corazón Por lo general, SE Puede ver Dentro de la línea.
7 ª semana: ONU ventrículo Único anecoica sí identificación Dentro de la Cabeza. Una dorsal coronal Sección mostrará las lineas Paralelas de la Columna vertebral. las yemas de las extremidades Inferiores sí ven en la Sección coronal. El Corazón es 2 mm de diámetro, y Una TASA de 112 a 136 latidos porción Puede del servicio minute detectado.
8 ª semana: Un pequeño bulto en los ventrículos aún indivisas se puede ver. Yemas de las extremidades superiores e inferiores pueden ser identificadas. Movimientos corporales fetales no se detectan.
Novena semana: el amnios y el corion aún no se fusionan. Las extremidades se ven ahora en secciones sagitales y ahora se están moviendo en su propio espacio. Movimiento en el cuerpo también debe ser identificado. La columna vertebral se puede visualizar completamente. Hay un ensanchamiento del cordón umbilical, que representa del intestino herniado. Partición ventricular se visualiza con el crecimiento desde arriba. El plexo coroideo hiperecoica y el cerebro posterior ( rombencéfalo ) son vistos .
10 ª semana: mandíbula y el maxilar se identifican. Las extremidades ya se pueden seguir los cambios en la posición, rotación y abducción.
12 ª semana: los dígitos , la nariz y los labios pueden ser evaluados.
Semana 14: El intestino ahora gira y entra en el abdomen.
Otros dos puntos:
1 . El gestacional – Si saco el saco es redondo, solamente será necesario demostrar una medición. Si se necesita ovoide o de cualquier otra forma, un promedio de tres mediciones perpendiculares el uno al otro. Técnicamente, por lo tanto , el saco ligeramente ovalada en C Paciente (Película 3 ) debería haber sido evaluada con un diámetro medio . 2 El tamaño del embrión al movimiento del corazón – Se ha demostrado recientemente que el movimiento del corazón puede ser visto de forma rutinaria en un embrión normal cuando la longitud cráneo-caudal es mayor que o igual a 4 a 5 mm de tamaño. Esto debe ser una forma valiosa de evaluar un embrión temprano .
Productos de la concepción retenidos .
Dilatación y curetaje se realizó inmediatamente después de esta ecografía y arrojaron retenido tejido placentario. Los componentes hipoecoicos representan cambios hidrópicos de la placenta. El diagnóstico diferencial incluye la mola hidatiforme o pyometrium (endometritis ) . Sin la historia clínica de un parto reciente , otras dos posibilidades serían carcinoma endometrial y un mioma submucoso inusual.
10 semanas de embarazo intrauterino con un riñón pélvico izquierdo.
Este caso ilustra la detección de anomalías incidentales al evaluar un embarazo intrauterino precoz. Es importante reconocer la masa como un riñón ectópico en lugar de cualquier masa con potencial maligno.
En general, el parto vaginal no está completamente excluida por la presencia de un riñón pélvico. Si uno o ambos de los riñones son totalmente intrapélvica, se recomienda parto abdominal.
Con el fin de determinar si el feto es de crecimiento retardado , se debe evaluar las mediciones fetales contra un estándar conocido de mediciones normales para la edad menstrual (Films 2 y 3 ) ( esto no se puede hacer a menos que la edad se conoce de forma inequívoca ) . La circunferencia de la cabeza de 30,9 cm está en el percentil 45 o durante 34 semanas ; la circunferencia abdominal de 25,3 cm por debajo del percentil 3 a las 34 semanas ; la longitud del fémur de 6,7 cm está en el percentil 55 en la semana 34 . El peso fetal estimado usando las tres mediciones fue 1.836 gramos, que es en el percentil 16 a las 34 semanas. La relación HC / AC fue de 1,22 que está por encima del percentil 97 en la semana 34 ; la relación FL / AC x 100 fue de 26 , lo cual está por encima del percentil 97 a las 34 semanas .
El criterio más comúnmente aceptado para el retraso del crecimiento fetal es un peso por debajo del percentil 10 para la edad. En base a esta definición, este feto no es crecimiento retardado . Sin embargo , hay otros indicadores ahora disponibles que pueden indicar retraso del crecimiento intrauterino ( y por lo tanto permitir una terapia o intervención apropiada ) . Por ejemplo , una circunferencia abdominal por debajo del percentil 3 para la edad es una evidencia inequívoca de crecimiento fetal retardado. Además , las proporciones corporales anormales ( HC / AC , FL / CA ) indican un crecimiento retardado y abdominal caracterizan este feto de forma asimétrica crecimiento retardado . Esta es la forma más común de retraso del crecimiento intrauterino , y es generalmente el resultado de la insuficiencia placentaria en pacientes con hipertensión o diabetes de clase DF mellitus. Las causas menos comunes incluyen la desnutrición severa materna, fumar en exceso , el abuso de drogas, y la anemia .
Además de los parámetros de crecimiento fetal anormal , hay otros indicadores indirectos (y menos específicas ) de RCIU en este caso . Retardo del crecimiento fetal se debe sospechar cuando una placenta de grado III se identifica antes de las 36 semanas. Las primeras evidencias de la reducción del líquido amniótico ( oligohidramnios ) también debe sugerir la posibilidad de RCIU . Anteriormente , la medición del volumen total de intrauterino se consideran útiles en el diagnóstico de restricción del crecimiento intrauterino , pero la complejidad del procedimiento de medida y su enfoque indirecto hacen que sea menos útil que las mediciones fetales directos .
Un gran número de órganos fetales normales se demuestra fácilmente con alta resolución, ultrasonido en tiempo real. Este caso demuestra la vesícula biliar fetal normal. Por lo general, de forma tubular , este cuadrante superior derecho , al parecer intrahepática , estructura quística se visualiza en aproximadamente el 50 % de los fetos . El tamaño y la forma de la vesícula biliar fetal pueden ser bastante variable . La ubicación de esta estructura quística ayuda a distinguirla de las venas umbilicales y portales más medial localizadas y del estómago del lado izquierdo, lleno de líquido . Los quistes de colédoco y colelitiasis también se pueden detectar en el útero .
La anencefalia es la anomalía fetal mayor más común y también es el defecto del tubo neural más común, ocurre en aproximadamente 1/1000 nacimientos. Las mujeres se ven afectadas con más frecuencia que los varones con la frecuencia de 4 a 1. Factores de riesgo de anencefalia son multifactoriales e incluyen una historia familiar de un defecto del tubo neural anterior.
La anencefalia es una anomalía caracterizada por la ausencia de los hemisferios cerebrales y bóveda craneal . Se cree que el resultado del fracaso de la neuroporo rostral para cerrar por 24 días de vida fetal ( 34 días menstruales ) . Aunque los hemisferios cerebrales y el cráneo están ausentes , el tronco cerebral , partes del cerebro medio , y las porciones del cráneo que forman el cartílago en la base de la bóveda craneal están presentes . El área de la cara es generalmente normal pero parece inusualmente prominente debido a la falta de el resto de la cabeza . Inicialmente , el tejido hiperecoica puede ser identificado superior a las órbitas . Fue identificado en una serie en el 45% de los casos y se denomina estroma angiomatosa (área cerebrovasculaosa ) . Esto en ocasiones puede ser bastante considerable . Puede aparecer como sólidos o mixta sólida y quística. Debido a esto , hay ocasiones en las que una anomalía mucho más raro llamado exencefalia ( acrania ) puede confundirse con esta entidad .
Exencefalia se caracteriza por la ausencia total o parcial de la bóveda craneal con desarrollo completo pero anormal de tejido cerebral . Este tejido cerebral puede » desgastar » para que se vea tan anormal puede aparecer como el estoma angiomatosa . Si se identifica el tejido , la importancia de distinguir estas dos entidades es que exencefalia es una anomalía esporádica sin factores de riesgo adicionales . Sin embargo , en ambos casos , no es un resultado uniformemente fatal para el feto .
El diagnóstico diferencial incluiría también un síndrome de banda amniótica. Mientras que un síndrome de banda amniótica que implica la cabeza es un acontecimiento relativamente raro , cuando se produce, casi siempre provoca una distorsión marcadamente asimétrica. La simetría se señala en la anencefalia y exencefalia sería , por tanto, prácticamente descartar esta entidad. Además , bandas amnióticas comúnmente afectan a otras partes del feto , en particular las extremidades .
Asociado con anencepahy es una espina bífida que se produce en el 17% de los casos , un labio leporino o paladar hendido en el 2% de los casos , y de pie en el 1,7 % de los casos . Onfaloceles también se han descrito, pero son muy poco frecuentes. Este caso tuvo ninguna otra anomalía .
Se ha dicho que cuando un defecto en el sistema nervioso central significativa está presente , también se detecta hidramnios ( polihidramnios ) . En este caso, y señaló que en otros, es la constatación de que el líquido amniótico puede ser normal al principio de la gestación. Por lo tanto , la falta de hidramnio no cambia el diagnóstico . Niveles de alfa fetoproteína también son elevados en el líquido amniótico de la madre y .
El diagnóstico puede ser hecho de forma rutinaria 14 semanas de gestación . Es importante hacer con precisión , porque el resultado de estos fetos es uniformemente fatal en las primeras horas o días de vida. Incluso si no se detectan hasta que plazo, sólo el 32 % de estos fetos incluso dar lugar a nacimientos vivos. Por esta razón, la interrupción del embarazo se debe ofrecer en el momento en que se realizó el diagnóstico .
En cualquier feto después de 12 a 13 semanas de gestación , la cabeza y el cuerpo del feto deben ser reflejados de forma coherente. Incluso a plazo, cuando se dedica a la cabeza , debe ser identificado . Si no puede, el diagnóstico de la anencefalia o microcefalia severa debe ser considerada seriamente . En tanto anencefalia y microcefalia severa , mientras que la bóveda craneal y el telencéfalo no se desarrollan, la cara fetal es comúnmente prominente . Por lo tanto , la formación de imágenes de reflectores brillantes de la superficie anterior de la cabeza no altera el diagnóstico . La mayor diferenciación de la anencefalia de microcefalia severa no es de importancia clínica ya que ambos son incompatibles con la vida .
La presencia de polihidramnios es a menudo una indicación de anormalidades fetales , aunque a veces se observa en los embarazos por lo demás normales . El diagnóstico diferencial de polihidramnios incluye – alta a las obstrucciones del intestino medio , anomalías graves del sistema nervioso central tales como la anencefalia , otras anomalías congénitas , isoinmunización Rh , diabetes, y los gemelos .
La anencefalia es una de las dos anomalías del sistema nervioso central más comunes , los otros meningocele o mielomeningocele siendo . Se presenta en aproximadamente 1/1000 nacimientos. Este caso representa una variante de la anencefalia donde el tejido hiperecoica mal definida se identifica superior a las órbitas . Aunque se considera poco común , una serie reciente se ha reportado su presencia en hasta un 45 % de los casos de anencefalia . Vista patológico , el tejido se corresponde con estroma angiomatosa (área cerebrovasculosa ) y puede parecer bastante considerable . Esta estructura es la línea media , directamente por encima de las órbitas , y no hay bóveda craneal normal de huesudo se puede identificar que rodea el estroma . Estos hallazgos distinguen esta entidad a partir de ( 1 ) un encefalocele donde se esperaría una bóveda craneal a ser identificado , ( 2 ) un síndrome de banda amniótica , una condición de amputación no heredada esporádica secundaria que se produce a la interrupción amniótico y conduce a asimétrica ( no de la línea media ) deformidades , y ( 3 ) condiciones que causan la desmineralización de la bóveda craneal , tales como osteogénesis imperfecta grave . En este último , el cerebro está todavía encerrado dentro de una capa gruesa de tejido y el cerebro parece normal .
Exencefalia también debe diferenciarse de la anencefalia. Es una alteración del desarrollo extremadamente rara caracterizada por ausencia de parcial a completa de la bóveda craneal debido a una anomalía en la formación de hueso membranoso. El cerebro , mientras que el desarrollo completo, es anormal. Si las estructuras del cerebro pueden ser identificados, a continuación, esta entidad puede ser diferenciada de la anencefalia. Si no es así , los dos no pueden separarse en el útero , excepto si se encuentra de espina bífida (a veces asociado con anencefalia) . Ambos son uniformemente fatal . Sin embargo , la distinción , si se puede hacer , es importante, ya que una mujer con un niño anencefálico anterior es un mayor riesgo de defectos del tubo neural en embarazos posteriores .
Los quistes del plexo coroideo son frecuentes , lo que representa el hallazgo intracraneal más común reportado prenatalmente . Ellos son probablemente el resultado de la acumulación de líquido cefalorraquídeo y restos celulares en los pliegues epiteliales neuronales. Prácticamente todos los quistes del plexo coroideo se pueden identificar inicialmente durante el segundo trimestre y generalmente se resuelven por 24 semanas menstruales. La prevalencia de los quistes del plexo coroideo , detecta ecográficamente durante el segundo trimestre , es de aproximadamente 1 a 3% . La mayoría de los quistes del plexo choriod son pequeños ( 3 a 10 mm de diámetro ) . Con frecuencia son bilaterales , y una apariencia multilocular pueden estar presentes . Grandes quistes del plexo coroideo que llenan casi por completo el plexo coroideo pueden ampliar el ventrículo y ser confundido con la hidrocefalia.
Pequeños quistes del plexo coroideo (< 10 mm de diámetro ) , sin otras anomalías fetales detectables suelen ser benignos y no dan lugar a secuelas clínicas . Demostración de pequeños quistes del plexo coroideo como un hallazgo aislado no parece justificar la amniocentesis.
Los quistes que son de gran tamaño ( > 10 mm de diámetro ), y sobre todo si son complejas , sin embargo , parecen tener un mayor riesgo de anomalía cromosómica subyacente, particularmente la trisomía 18 . El riesgo específico de la trisomía 18 en un entorno de quistes del plexo coroideo en la actualidad es incierto, pero se ha sugerido para ser tan alta como 1 % . Esto es mucho mayor que la prevalencia global de la trisomía 18, que es de 1 en 6.000 embarazos. Por lo tanto , la demostración de coroideo quistes del plexo garantiza una búsqueda cuidadosa de las anormalidades adicionales que sugieren la trisomía 18 (retraso del crecimiento intrauterino, higroma quístico , macrognacia , labio leporino o paladar hendido , arteria umbilical única , o malformaciones adicionales del sistema nervioso central , corazón , tracto gastrointestinal, sistema genitourinario , o las extremidades ) . Detección de grandes quistes del plexo coroideo , especialmente los asociados con anormalidades detectables adicionales , parece justificar el análisis cromosómico.
Numerosas anomalías intracraneales dan como resultado la dilatación ventricular . Normalmente, los plexos coroideos llenan los cuerpos de los ventrículos cerebrales lateral de lado a lado . Las aurículas normalmente miden menos de aproximadamente 10 mm de diámetro transversal . El tercer ventrículo normalmente se raja -como, al igual que el acueducto de Silvio y el cuarto ventrículo. La cisterna magna normalmente es de 3 a 10 mm en la profundidad anteroposterior cuando se mide en una exploración transaxial a nivel de la parte inferior del tercer ventrículo .
Aproximadamente 15 a 20% de los casos con hidrocefalia detectados prenatalmente tienen estenosis del acueducto. Puede ser adquirida o asociada con anormalidades cromosómicas. Estenosis del acueducto adquirida puede ocurrir en asociación con la infección intrauterina, hemorragia, o compresión de una masa adyacente. Estenosis del acueducto congénita puede ser ligado al cromosoma X, autosómica recesiva, o tener un patrón de herencia multifactorial. Aproximadamente el 7-27 % de los hombres con estenosis del acueducto están vinculados -X .
Las características ecográficas cardinal de la estenosis del acueducto son la dilatación de los ventrículos laterales y el tercer cuarto sin dilatación ventricular . Anomalías del sistema nervioso central extra son raros. La tasa de supervivencia global con estenosis del acueducto es de aproximadamente 90 %, pero sólo aproximadamente el 42 % de éstos tienen una inteligencia normal . Siete por ciento tienen discapacidades leves a moderadas , con un 50 % que sufren discapacidades severas . Estenosis del acueducto ligada al cromosoma X generalmente tiene un peor pronóstico, con una supervivencia de aproximadamente 80 % con prácticamente todos los sobrevivientes siendo discapacidad intelectual .
El volumen de líquido amniótico en este caso es normal. Aunque las anormalidades del sistema nervioso central significativos se asocian a menudo con poli hidramnios, este no es siempre el caso . Anomalías concomitantes conducen a oligohidramnios pueden estar presentes en algunos casos, y en otros casos la etiología exacta de la cantidad de líquido amniótico sigue siendo especulativo .
La ausencia total o parcial del vermis cerebeloso y la dilatación quística del cuarto ventrículo indica la malformación de Dandy- Walker. Una de Dandy-Walker «variante» es una malformación menos grave con un cuarto quiste ventricular más pequeño y menos hipoplasia vermiana . La malformación de Dandy- Walker es un punto final no específica resultante de una variedad de diversas etiologías . La agenesia del cuerpo calloso también puede ocurrir en asociación con la malformación de Dandy- Walker. Además , mientras que numerosas otras anomalías pueden estar presentes , estos pueden ser demasiado sutiles para ser detectados en la ecografía prenatal . La asociación de esta malformación con anomalías concomitantes indica un mal pronóstico.
Los hallazgos característicos de Dandy -Walker malformación incluyen agenesia parcial o completa del vermis cerebeloso , la ampliación del cuarto ventrículo , y el ensanchamiento de los hemisferios cerebelosos. La hidrocefalia es con frecuencia, pero no invariablemente presente . El diagnóstico diferencial incluye un quiste aracnoideo , que generalmente no se encuentra en la línea media y no está asociada con agenesia vermiana .