Pancreatitis aguda
La pancreatitis aguda se caracteriza por un dolor abdominal de inicio súbito asociado con el aumento de los niveles de las enzimas pancreáticas digestivas en sangre u orina como son lipasa y amilasa pancreática. Siendo más frecuente en la mujer que en el varón en una relación de 2:1.
Existen diversas causas de pancreatitis aguda. Se encontró que las dos primeras causas de pancreatitis fueron la idiopática y la traumática, seguidas de las alteraciones estructurales que producen obstrucción, como el quiste de colédoco, la duplicación duodenal, el páncreas divisum o el páncreas anular. Además, enfermedades sistémicas, donde destacan el síndrome urémico-hemolítico, el efecto de fármacos o toxinas e infecciones, incluso por virus hepatotrópos.12 Por último están las causas hereditarias y metabólicas, como hiperlipidemias o hipercalcemia. La L-asparginasa es una de las causas más comunes de pancreatitis en la población oncológica y se llega a presentar hasta en 18% de los niños tratados con este medicamento.
La lesión del tejido pancreático se produce tanto por el factor agresor (fármacos, infección o trastorno metabólico) como por la activación secundaria del tripsinógeno que desencadena la respuesta inflamatoria subsecuente. El progreso del daño pancreático produce isquemia microvascular y obstrucción de los acinos pancreáticos, por lo que se perpetúa el daño ocasionado por las enzimas pancreáticas.
Las citocinas pro inflamatorias producidas por el páncreas, como el factor de necrosis tumoral α (TNF-α) las interleucinas (IL) 1β, IL 6 e IL 8, modulan la respuesta inflamatoria local y sistémica al circular por el sistema porta y estimular las células de Kupffer hepáticas. De esta manera inducen la producción de más citocinas y de proteínas que participan en la reacción inflamatoria aguda, amplificando así la respuesta.
Los síntomas de la pancreatitis aguda son variables y van desde dolor abdominal leve hasta manifestaciones sistémicas, como desequilibrios metabólicos y choque. El dolor abdominal es el síntoma más común. Se presenta hasta en 87% de los casos, seguido de vómito, distensión e hipersensibilidad abdominal. En los niños, el dolor abdominal tiene características variables y casi no se manifiesta con el patrón de dolor típico epigástrico irradiado a la espalda, referido en los adultos. Generalmente el alimento incrementa el dolor y el vómito. Otras manifestaciones clínicas menos comunes incluyen anorexia y fiebre.
Si bien, las manifestaciones clínicas de la pancreatitis pueden ser variables en Pediatría, debe sospecharse fuertemente de esta cuando, de forma súbita, se presenta dolor abdominal acompañado de náusea y vómito, o bien, cuando hay intolerancia a la vía oral en un paciente con alguna enfermedad sistémica. Generalmente, la elevación de los niveles de las enzimas pancreáticas, amilasa y lipasa, confirma el diagnóstico.4 La amilasa se eleva dentro de las primeras 2 a 12 horas después del inicio del ataque. Se ha considerado que para que pueda ser útil en el diagnóstico, la elevación debe ser mayor de tres veces el valor normal (90 UI/L).
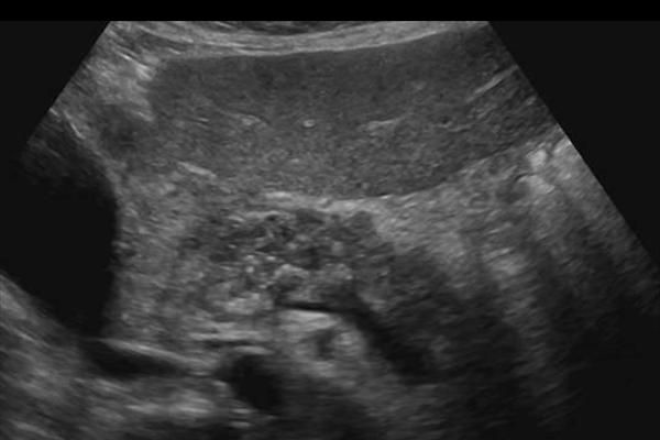
El ultrasonido es el primer estudio de imagen que generalmente se realiza en estos pacientes, ya que es de fácil accesibilidad, no es invasivo y no implica radiación para el paciente. Tradicionalmente, se consideraban como hallazgos sugestivos de pancreatitis el incremento del tamaño de la glándula pancreática y la disminución de su ecogenicidad; sin embargo, a través de los años se ha observado que estos cambios tienen una baja sensibilidad, pues hasta en 50% de los casos de pancreatitis aguda se ha reportado una glándula de tamaño normal y solo 10% presenta hipoecogenicidad.1,25 En la actualidad se utilizan transductores de alta resolución que permiten evaluar el tamaño del conducto pancreático.
El tratamiento de la pancreatitis aguda es fundamentalmente de soporte, ayuno enteral de 3 a 5 días es suficiente para resolver el cuadro agudo. Debe destacarse que estos pacientes son susceptibles de desarrollar un desequilibrio hidroelectrolítico ya que pueden tener pérdidas hacia un tercer espacio.
Controlarse el dolor con analgesia parenteral; puede utilizarse meperidina en dosis de 1 a 2 mg/kg por vía intravenosa. La morfina y la codeína producen espasmo del esfínter de Oddi como efecto adverso, por lo que no son recomendables.
Con relación al manejo nutricional de estos pacientes, se ha demostrado que la alimentación enteral, con una dieta alta en proteínas y baja en grasas, a través de una sonda nasoyeyunal es igual de eficiente que la nutrición parenteral, con el beneficio de ser más barata.
La colecistectomía está indicada en los casos de litiasis vesicular una vez que se ha superado el periodo agudo de la pancreatitis. En los casos en los que existe un cálculo obstruyendo el conducto pancreático, la papilotomia, a través de la colangiografía retrógrada transendoscópica, puede ser necesaria pues es prioritaria la descompresión biliar, ya que el riesgo de sepsis secundaria es muy alto.
La necrosis pancreática tiene una tasa de infección de entre 30 y 70%.como complicación más frecuente.
La formación de un pseudoquiste pancreático es una de las complicaciones más comunes de la pancreatitis aguda, sobretodo en la de origen traumático.
En los casos de pancreatitis leve sin afección sistémica, la recuperación es temprana y, generalmente, en el lapso de la primera semana se ha resuelto.
A pesar de ello, pueden considerarse como criterios de mal pronóstico en los casos de pancreatitis aguda grave la complicación con falla respiratoria u orgánica múltiple y, particularmente, la infección de la necrosis pancreática, con un 24 % de índice de mortalidad.
Artículo escrito por el Dr Rafael Enrique Alvear Salataren