ULTRASONIDO DE MAMA
ULTRASONIDO.
La ultrasonografía (US) mamaria es el método de imagen más utilizado, además de la mamografía, para la evaluación de lesiones del seno, justificado en su bajo costo, fácil acceso por parte de las mujeres que lo requieren, ausencia de radiación ionizante y por su capacidad para diferenciar lesiones quísticas de sólidas. Adicionalmente evalúa de manera precisa el tejido celular subcutáneo y las axilas, lo que permite detectar otras patologías como quistes sebáceos, ganglios o abscesos. Las indicaciones actuales son evaluación inicial de lesiones palpables en mujeres menores de 30 años, caracterización de lesiones quísticas, identificación y caracterización de anomalías mamográficas palpables y no palpables en mujeres mayores, como guía en procedimientos intervencionistas, evaluación de problemas asociados a los implantes mamarios, evaluación del seno en mujeres embarazadas. Sus principales limitantes son la falta de reproducibilidad de los hallazgos en los diversos estudios, hallazgos incidentales, alta tasa de falsos positivos y su alta dependencia del operador. El BI-RADS (Breast Imaging Report and Data System) ultrasonográfico es de gran importancia para la clasificación de las lesiones y estandarización de las conductas. Así como la mamografía puede ser usada como examen diagnóstico o de tamizaje, el propósito general de la US es lograr un diagnóstico más específico, ya sea de una lesión típicamente benigna previniendo biopsias innecesarias; para el diagnóstico de una lesión inespecífica o con características de malignidad; para evaluar lesiones benignas sintomáticas o como guía para obtener muestras de tejido para estudio histológico. Otra ventaja de la US se basa en la posibilidad de evaluar los tejidos blandos de la piel y las regiones axilares, ampliando la capacidad diagnóstica de la misma, permitiendo detectar lesiones como quistes sebáceos o dermoides en la piel, identificar la presencia de ganglios axilares cuya morfología puede indicar o no riesgo aumentado de malignidad.
Las indicaciones actuales para la realización de la US mamaria según las guías del Colegio Americano de Radiología (ACR) son las siguientes:
- Evaluación inicial de anomalías palpables en mujeres menores de 30 años.
- Caracterización de las lesiones quísticas.
- Identificación y caracterización de anomalías mamográficas palpables y no palpables en mujeres mayores.
- Como guía para procedimientos intervencionistas.
- Evaluación de problemas asociados con implantes mamarios.
- Evaluación del seno de las mujeres embarazadas.
Aunque se han propuesto otras aplicaciones para la US mamaria, éstas no se han aprobado y los estudios al respecto no han sido debidamente validados, e incluyen evaluación y caracterización de las lesiones sólidas, identificar la extensión cuando ya hay diagnóstico de cáncer (multicentricidad y multifocalidad ), como tamizaje en mujeres de alto riesgo, en tejido mamario extremadamente denso, estudio adjunto a la mamografía (rutina), en pacientes con temor a ser irradiadas o para evaluar las infecciones.
En un artículo publicado por Gordon en 2002, se establecen las principales causas de la no aceptación clínica de la US mamaria como tamizaje, y son las siguientes:
– Falta de beneficio: Para establecer la verdadera eficacia de la US como método de tamizaje debe ser sometida a estudios randomizados, ciegos y controlados utilizando la muerte como punto final, de esta manera se sabría cuanto contribuye verdaderamente la ecografía como reductor de muertes cuando se compara con pacientes a las que no se les somete a ninguna medida.
– Naturaleza del examen: La falta de imágenes globales y alta dependencia del operador son puntos en permanente debate. Cualquier anormalidad detectada puede ser dependiente de las habilidades del operador (Radiólogo o técnico) y estas deben ser archivadas en un medio adecuado, para poder ser revisadas de manera retrospectiva.
– Dificultad en la reproducibilidad de los hallazgos: Debido a la naturaleza del examen y en especial a la falta de un lenguaje estándar con respecto a la semiología de la US mamaria se ha encontrado gran variabilidad en los reportes.
– Naturaleza física de los transductores: Los actuales transductores tienen un campo de visión limitado por lo cual una US de tamizaje mamario puede tomar bastante tiempo (entre 10 y 20 min.). Es necesario implementar nuevos transductores diseñados especialmente para tamizaje si se logra comprobar que la US es útil como método alterno.
– Potenciales falsos-positivos: Con la US, los hallazgos inesperados son extremadamente frecuentes. Esto es característico de los quistes, dado que si son pequeños, éstos no son detectados por la mamografía, además el hallazgo de lesiones sólidas de manera accidental no es sinónimo de malignidad, puesto que la mayoría de las lesiones sólidas son benignas.
De esta manera, Stavros en su análisis de lesiones sólidas encontró un valor predictivo negativo del 99,5% para las lesiones que él consideraba benignas BI-RADS 2, lo cual está muy cerca del valor predictivo negativo de las lesiones probablemente benignas BI-RADS 3.
Anatomía ultrasonográfica del seno normal
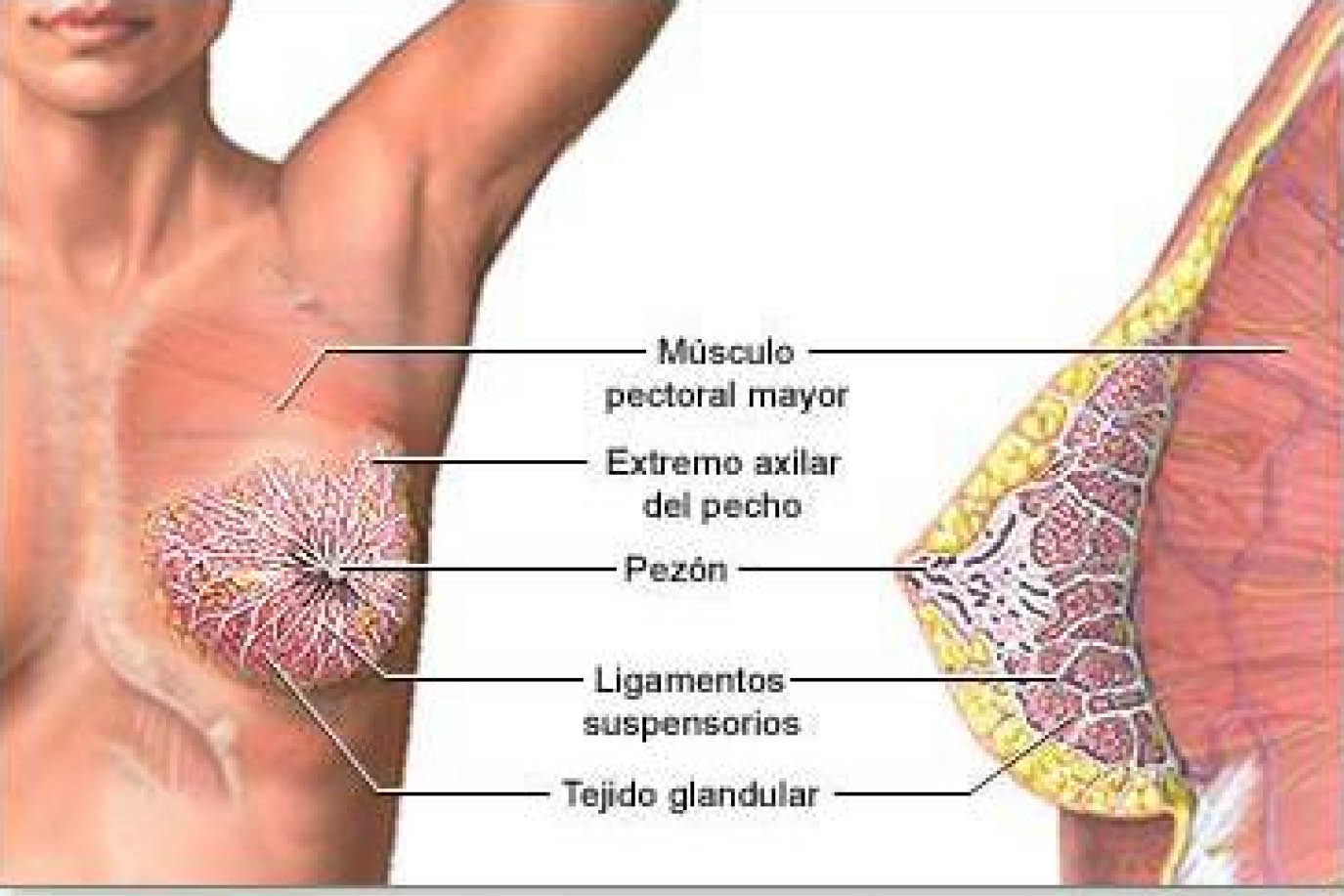
El seno está compuesto por tejido glandular, conectivo de sostén (ligamentos de Cooper) y tejido adiposo, organizado en forma de panal de abeja que rodea los conductos y lobulillos mamarios. Existe una gran variación entre la proporción de tejido estromal de soporte y el tejido glandular y esta variación depende de la edad de la paciente, de la paridad y de su estado hormonal. En las mujeres jóvenes, el tejido mamario está principalmente compuesto de tejido fibroglandular ecogénico. Con la edad el tejido denso glandular involuciona siendo reemplazado por grasa.
La línea ecogénica que corresponde a la epidermis y la dermis, se encuentra inmediatamente debajo del transductor, suele medir entre 2 y 3 mm de grosor. La capa hipoecógena subyacente corresponde a la grasa subcutánea o hipodermis (tabla 1). La grasa del seno tiene una apariencia gris oscura, hipoecogénica (figura 1). La única excepción en la mama a esta regla es la grasa del hilio de los ganglios linfáticos, que es hiperecógenica. El parénquima mamario y el tejido conjuntivo son ecogénicos o blancos.
La fascia retromamaria y los ligamentos de Cooper son estructuras lineales finas hiperecogénicas, claramente definidas que dan soporte a los elementos grasos y glandulares circundantes. Las delgadas formas de los ligamentos de Cooper se ven mejor en el seno adiposo como líneas con una sutil curvatura que rodean a la grasa subcutánea hipoecogénica. Habitualmente los ligamentos de Cooper son delgados y tienen una alta definición. En el edema mamario la grasa se hace gris y los ligamentos de Cooper, normalmente bien definidos, se difuminan.
El pezón es hipoecogénico y genera sombra acústica. Debido a los conductos y vasos sanguíneos retroareolares, puede visualizarse una marcada vascularización en la región retroareolar con doppler color o doppler poder. Los conductos subareolares son estructuras tubulares e hipoecogénicas que llegan al pezón. Los elementos del tejido glandular pueden ser hipo, iso o hiperecogénicos respecto a la grasa y pueden contener conductos hipoecogénicos de aspecto tubular cuando se realizan cortes radiales o que los identifiquen a lo largo de su eje mayor. En cortes transversales los conductos son círculos hipoecogénicos, redondeados u ovalados que se ven contra el fondo hiperecogénico del tejido conectivo de sostén normal.
APARIENCIA ULTRASONOGRÁFICA NORMAL DE LOS TEJIDOS MAMARIOS
Tejido mamario Apariencia ultrasonográfica
Piel 2-3 mm de grosor
Grasa Hipoecogénica (excepto en el hilio de los ganglios)
Tejido glandular Hipo, iso o hiperecogénico respecto al tejido adiposo subcutánea
Tej. conjuntivo de sostén Ecogénico
Conductos mamarios Estructuras tubulares hipoecogénicas, ovaladas al corte transversal
Pezón Hipoecogénico
Ligamentos de Cooper Delgadas líneas ecogénicas
Costillas Hipoecogénicas, se ven con periodicidad en la pared torácica
Caracterización de las lesiones de seno
El uso creciente de US hizo necesaria la implementación de un método estandarizado para la mejor caracterización de las lesiones, su descripción, y reporte de los hallazgos.
Con base en el éxito del sistema BI-RADS (Breast Imaging Reporting and Data System) en mamografía, el desarrollo de un sistema de reporte de los hallazgos tanto ultrasonográficos como de Resonancia Magnética se ha convertido en una prioridad para el Colegio Americano de Radiología (ACR).
Este sistema pretende estandarizar la terminología empleada por los radiólogos al describir las alteraciones, facilitar la comparación de los estudios de diferentes centros de atención radiológica, y ayudar a los médicos tratantes a entender las implicaciones en el manejo de sus pacientes.
Informe ultrasonográfico BI-RADS: Análisis de las masas mamarias
Quistes. Los quistes simples son las masas encontradas con mayor frecuencia y constituyen un 25% de las masas palpables. El uso de la US mamaria ayudó a reducir en un 35% el número de biopsias, pues la mamografía no permite determinar su naturaleza quística o sólida. La precisión de la US para la caracterización de los quistes alcanza un 100%, siempre y cuando se cumplan los siguientes parámetros:
- Forma redondeada o ligeramente ovalada
- Márgenes bien circunscritos
- Refuerzo acústico posterior
- Compresibilidad
Los criterios arriba expuestos realizan el diagnóstico definitivo de quiste simple y clasifican la lesión como hallazgo benigno, BI-RADS 2 y su riesgo de malignidad es muy cercano al 0%. Si el quiste es sintomático se puede realizar vaciamiento por aspiración, si el líquido obtenido es de color verdoso u oscuro se puede descartar malignidad, si el líquido es sanguinolento puede ser llevado a examen citológico. Sin embargo en los múltiples trabajos realizados con aspiración de quistes, los que han incluido hasta casi 7.000 aspiraciones, no se han encontrado células malignas.
Aunque se ha tratado de establecer una asociación entre la prevalencia de quistes así como la recurrencia de los mismos con el riesgo de cáncer mamario, esto no ha sido comprobado científicamente. Desafortunadamente los estudios realizados no discriminan los diferentes tipos de quistes. En la actualidad los equipos modernos permiten realizar una adecuada diferenciación entre quistes típicos o simples y atípicos.
Quistes atípicos. Son aquellos que básicamente no cumplen con todos los criterios de los quistes simples. Usualmente tienen ecos internos, paredes un poco gruesas en forma sectorial o difusa, que pueden ser irregulares, septos internos y/o masas intramurales. En general, los quistes atípicos se pueden clasificar en complicados o complejos, dependiendo de ciertas características ultrasonográficas y clasificar en BI-RADS 3 o 4. Actualmente no hay un consenso claro con el manejo de los quistes atípicos.
Quistes complicados: Son aquellos quistes con ecos internos y niveles, los cuales pueden corresponder a contenido proteináceo, células epiteliales y células apocrinas, entre otras. Los ecos internos pueden movilizarse y estos quistes deben presentar refuerzo acústico posterior. También pueden presentar septos, los que deben ser delgados (0,5mm). En un estudio realizado por Venta (308 quistes), se demostró que la tasa de malignidad era de aproximadamente 0,3% para los quistes complicados. Otros estudios realizados por Kolb (132 quistes), Buchwerger (127 quistes) y Berg (38 quistes) no identificaron lesiones malignas entre todos los quistes complicados. Al considerar realizar los estudios publicados a nuestro alcance, prácticamente todos los quistes complicados (605 con tasa de malignidad 0,2%) pueden ser clasificados como BI-RADS 2, aunque la tasa de hallazgos malignos de las lesiones benignas es del 0%. Sin embargo, se ha recomendado tener prudencia.
Por consiguiente es mejor clasificarlas como lesiones probablemente benignas BI-RADS 3, con seguimiento adecuado a los seis meses. Los quistes complicados generalmente se acompañan de quistes simples. Si son múltiples quistes complicados bilaterales asociados a quistes simples, algunos autores han sugerido que podrían clasificarse como lesión BI-RADS 2, sin embargo no hay validación científica al respecto. Con respecto al manejo de estos quistes, a menos que sean muy sintomáticos, lo que indicaría la aspiración, se ha aconsejado su seguimiento en un período de seis meses, lo que evita a la paciente ansiedad por procedimientos más invasivos, justificado en una baja tasa de malignidad. Con los nuevos transductores que no solo emiten ondas de US en dirección vertical sino también en dirección oblicua, muchos de los ecos y artefactos de reverberación son disminuidos, aumentando la sensibilidad para un mejor diagnóstico.
Microquistes agrupados: Indica la presencia de múltiples pequeños quistes agrupados con septos delgados (0,5mm) y generalmente son debido a metaplasia apocrina y cambios fibroquísticos. Se deben considerar como lesiones probablemente benignas BI-RADS 3. Se han realizado varios estudios con relación a los microquistes agrupados los cuales no demostraron malignidad. Sin embargo si se identifica una masa asociada a esta agrupación de microquistes, se debe realizar biopsia.
Quistes complejos: Son aquellos que presentan paredes y septos gruesos (>0.5 mm), masa intraquística o componentes sólidos y quísticos. Es importante mencionar que los septos gruesos pueden ser secundarios a una infección. Estos abscesos deben ser drenados, realizar tratamiento antibiótico y control ultrasonográfico en 4 a 6 semanas. Si no hay antecedente de infección o trauma no se debe esperar y se sigue con las indicaciones para todos los quistes complejos.
Con relación a los septos o paredes gruesas se encontró en la serie establecida por Berg, un 35% de malignidad, la mayoría por cánceres ductales invasivos. Las masas intraquísticas pueden ser causadas por papilomas, cambios fibroquísticos, galactoceles o cáncer. El estudio de Berg demostró 22% de malignidad asociada a esta característica, la mayoría siendo cánceres de tipo papilar.
Cuando el estudio reporta papiloma intraductal es necesario tener precaución puesto que pueden existir zonas focales de malignidad dentro del papiloma, el cual puede no ser detectado con el método de biopsia por aguja trucut. Por lo tanto el manejo de los papilomas deber ser con la escisión quirúrgica, pues algunos reportes indican que cuando las lesiones papilares muestran atipias se encuentra hasta un 30% de malignidad.
Las áreas quísticas en una masa sólida pueden ser causadas por conductos dilatados, acinos o necrosis. Los fibroadenomas pueden tener focos quísticos, sin embargo son muy pocos (3%) los que tienen estas características y sugieren la presencia de tumor filoides. El manejo actual de estos quistes complejos es la biopsia.
En términos generales los quistes simples no implican ningún riesgo de malignidad y son fácilmente detectables con los equipos actuales de US. Los quistes complejos deben ser estudiados minuciosamente analizando sus características ultrasonográficas como ecos internos, masas intraquísticas, septos, paredes así como evaluar si es una masa sólida con componente quístico. Estos patrones ultrasonográficos deber ser integrados y determinar si requieren seguimiento o biopsia dependiendo de la clasificación BI-RADS.
Masas sólidas. Uno de los avances más significativos en la US mamaria, además de establecer la diferencia entre lesiones quísticas y sólidas, es poder caracterizar una masa sólida como benigna o maligna. Aunque aún no se han logrado determinar con total exactitud las características ultrasonográficas de las lesiones malignas, puesto que algunas se superponen con las benignas, múltiples estudios se han llevado a cabo para establecer estas diferencias. El principal estudio, que se ha convertido en referencia para el análisis de las lesiones sólidas, es el realizado por Stavros en 1995.20 Este estudio analizó 750 lesiones sólidas por US y las características ultrasonográficas de cada lesión fueron asignadas. Todas las lesiones fueron sometidas a biopsia.
El 83% de los nódulos fueron benignos y el 17% malignos. Se establecieron 18 características ultrasonográficas y a cada una se le asignó el valor predictivo tanto positivo como negativo. Las lesiones fueron distribuidas en tres grupos; benigno, indeterminado o maligno dependiendo de sus características ultrasonográficas. Los hallazgos para que una masa fuera considerada maligna fueron: espiculaciones, márgenes angulares, marcada hipoecogenicidad, sombra acústica posterior, presencia de calcificaciones, extensión ductal, microlobulación y un patrón ramificado. Cualquier masa con alguna de estas características fue considerada maligna.
Las características de benignidad fueron establecidas como iso o hiperecogenicidad, lobulaciones (3 o menos), forma elipsoide y presencia de cápsula delgada. Para que una lesión fuera clasificada benigna no podía poseer ningún criterio de malignidad y tener alguna de las siguientes combinaciones: hiperecogénica, con forma elipsoide y cápsula ecogénica, o con 2 ó 3 lobulaciones y cápsula ecogénica. Las lesiones fueron clasificadas como indeterminadas si no cumplían con los criterios de benignidad o malignidad. El trabajo de Stavros pudo concluir que utilizando esta clasificación se obtenía una sensibilidad del 98,4%, especificidad del 67,8%, valor predictivo positivo de 38%, valor predictivo negativo del 99,5% y precisión del 72,9%. Es interesante
el alto valor del valor predictivo negativo, 99,5%, es decir que, de las lesiones clasificadas como benignas sólo el 0,5% fueron cánceres. Esta es la cifra de positivos entre las lesiones BI-RADS 3 dado por el estudio de Sickles, que lleva a afirmar que se puede establecer rápidamente si una lesión es benigna y de esta manera hacer seguimiento y evitar la intervención innecesaria.
Uno de los defectos del estudio de Stavros es la poca o nula reproducibilidad de sus resultados. Otros autores como Rahbar y Baker han tratado de reproducir los hallazgos, sin encontrar la misma proporcionalidad de valores predictivos positivos y negativos.
Aquellas lesiones que no se puedan clasificar dentro de los grupos descritos corresponden a características de significación indeterminada, sobre las cuales es necesario un mayor soporte investigativo.
Características de benignidad
Hiperecogenicidad 100%
Lobulaciones bien circunscritas 99,2%
Forma elipsoide 99,1%
Pseudocápsula ecogénica 98,8%
Características de malignidad
Espiculación ultrasonográfica 91,8%
Orientación antiparalela (más alto que ancho) 81,2%
Márgenes angulares 67,5%
Sombra acústica posterior 65%
Patrón de ramificación 64%
Importancia de la diferenciación de las masas sólidas y quísticas
Los estudios con US mamaria han avanzado y desde los años 70, se empezó a establecer la diferencia entre la naturaleza sólida o quística de las lesiones de seno. En la década de los 80 se empezaron a realizar diversos estudios en los cuales se trataba de reportar las características más frecuentes de la patología benigna y la maligna. Sin embargo, en estudios posteriores no se pudo encontrar una verdadera diferenciación y clasificación de las masas benignas con respecto a las malignas. Con el avance de los ecógrafos, se hizo posible que nuevos estudios se llevaran a cabo en especial el realizado por Stavros y colaboradores, el cual incluyó un número importante de lesiones sólidas a ser estudiadas. La descripción de las lesiones incluye características como forma, orientación, márgenes, ecogenicidad, atenuación y homogeneidad de la matriz, las cuales deben ser descritas de forma consistente y clara, de acuerdo a los parámetros que serán descritos a continuación.
Stavros y colaboradores iniciaron un patrón descriptivo, con lo que investigadoras como Ellen Mendelson sentaron las bases de la descripción de las lesiones mamarias por ecografía, posteriormente la ACR se acogió a sus indicaciones de manera transitoria con el fin de estandarizar el lenguaje utilizado en la descripción de las lesiones mamarias. Aunque se han realizado estudios con el fin de demostrar la eficacia de la ecografía mamaria como método adjunto a la mamografía, esto no ha sido comprobado científicamente, así como tampoco la validez de las características ultrasonográficas del cáncer.
En los numerosos estudios realizados anteriormente los cánceres o masas sólidas encontradas y estudiadas no se encontraban distribuidas al azar, por lo cual existió sesgo en estos trabajos. El estudio de Berg mediante el protocolo Acrin 6666, tratará de demostrar la eficacia de la US mamaria por sí sola. También intentará establecer el verdadero impacto de cada una de las características ultrasonográficas para una determinación de benignidad o malignidad asignado a una masa dada. Este protocolo y el estudio que se está llevando a cabo cumplen con el método científico y se espera una validación adecuada por la comunidad científica. Se ha visto que un gran número de biopsias se realizan de manera innecesaria. Este número excesivo de procedimientos causa molestias a las pacientes así como aumentan los costos de la atención en salud, lo que se hace más relevante en países en los cuales los recursos para la atención son limitados.
Se podría llegar a pensar que la US mamaria se utilizará como un método adicional a la mamografía y para ayudar en la decisión si hacer o no biopsia. Sólo con US, no es posible afirmar con absoluta certeza que una masa es maligna, puesto que las características ultrasonográficas del cáncer son muy variadas.
Reporte final del BI-RADS ultrasonográfico
Reporte final incompleto (Categoría 0). Es necesario hacer evaluación imagenológica adicional. En muchas circunstancias, la US de seno es el método complementario para categorizar completamente una lesión. Si el primer examen realizado fue la ecografía de seno, se deben utilizar otras técnicas de imagen. Un ejemplo de esto, puede ser la evaluación de la mama en mujer en la segunda década de su vida, inicialmente evaluada con US y dependiendo de sus características sonográficas, puede indicarse la realización de mamografía. Otro ejemplo sería la paciente con cáncer en el cual se requiere diferenciar entre cáncer recurrente o cicatriz, para lo cual la resonancia magnética sería el método a utilizar. También puede ser clasificado cuando se necesitan estudios anteriores.
Reporte final completo
(Categorías finales)
Categoría 1. Estudio negativo. Esta categoría es para US sin anormalidades. Para una mayor confianza se recomienda integrar los hallazgos con la mamografía.
Categoría 2. Hallazgos benignos. Esencialmente éste es un reporte que es negativo para malignidad.
Categoría 3. Hallazgo probablemente benigno; se sugiere control con intervalo corto. Se necesita experiencia clínica y correlacionar adecuadamente con los hallazgos
mamográficos con el fin de solamente seguir este tipo de lesiones, que tienen un riesgo menor al 2% de ser cáncer.
Todavía falta la validación estadística para confirmar que estas lesiones pueden ser simplemente controladas y no biopsiadas.
Categoría 4. Hallazgo sospechoso; se debe considerar la biopsia. Lesiones en esta categoría tienen una probabilidad intermedia de cáncer con rangos muy variados (≥2-95%). Una opción en esta categoría es tratar de dividirlos como en el BI-RADS mamográfico en baja, intermedia o moderada probabilidad de malignidad. De todas maneras esta categoría necesita biopsia.
Categoría 5. Altamente sospechoso de malignidad; se deben tomar las medidas necesarias para el caso. La anormalidad identificada por ultrasonografía tiene que tener una posibilidad mayor al 95% de ser cáncer, así que un tratamiento definitivo debe ser considerado desde un principio. Con las nuevas modalidades diagnósticas tales como la aplicación de gamagrafía para detección del nódulo centinela, así como las nuevas cirugías, en éste grupo pueden encontrarse diagnósticos realizados por biopsias percutáneas.
Categoría 6. Malignidad confirmada, biopsia conocida; se deben tomar las medidas necesarias para el caso. Esta categoría se reserva para lesiones cancerosas comprobadas por biopsia antes de la iniciación de la quimioterapia o cirugía, o en el control evolutivo de éstos tratamientos.