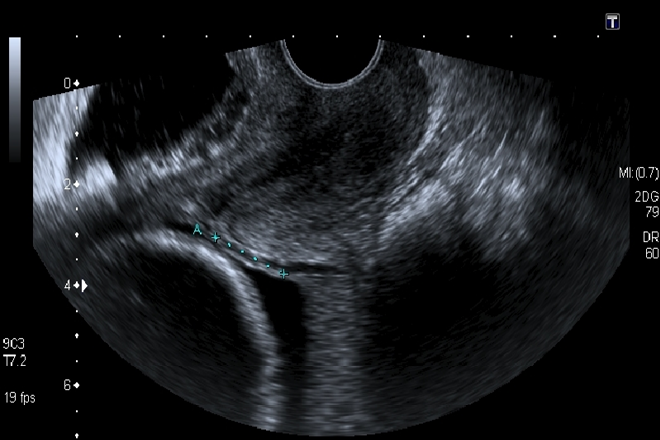
Vasa previa
Vasa previa
La vasa previa es una condición de alto riesgo obstétrico en la cual vasos fetales o placentarios cruzan el segmento uterino por debajo de la presentación. Estos vasos están desprotegidos de gelatina de Wharton o tejido placentario, lo que los hace altamente vulnerables y susceptibles de ruptura o laceraciones en cualquier periodo del embarazo, principalmente en el momento del parto. También es frecuente la compresión de estos vasos, especialmente durante el tercer trimestre de la gestación, lo que puede condicionar asfixia y muerte fetal.
Esta condición ocurre como resultado de que vasos velamentosos cruzan por el segmento uterino debido a una inserción velamentosa del cordón, situación en la cual el cordón umbilical se inserta en las membranas ovulares en vez del tejido placentario (vasa previa tipo I), o por el cruce de vasos fetales entre uno o más lóbulos accesorios de la placenta (vasa previa tipo II).
Se ha estimado que la prevalencia de vasa previa varía entre 1,5-4:10.000 nacidos vivos, de los cuales aproximadamente un 10% de los casos ocurren en embarazos múltiples. Sin embargo, la revisión de la literatura ha demostrado que la prevalencia de esta patología está subestimada, basado en el hecho de que muchos casos pasan desapercibidos hasta el momento del parto, por lo que no son comunicados en la literatura. También es importante considerar que la incidencia de vasa previa en embarazos logrados mediante técnicas de reproducción asistida, en particular fertilización in vitro, es mucho mayor, del orden de 1 en 300 embarazos.
Antes de la aparición del ultrasonido en la práctica obstétrica, el diagnóstico de vasa previa se hacía clínicamente al detectar la clásica triada de ruptura de membranas, sangrado vaginal indoloro y sufrimiento fetal.
Indudablemente, el ultrasonido diagnóstico ha jugado un papel muy importante en la detección y manejo de la vasa previa. El primer caso de vasa previa diagnosticado por ultrasonografía fue comunicado por Gianopoulos y cols. en 1987, y en 1990, Nelson y cols. comunicaron la utilidad del Doppler-color para el diagnóstico de vasa previa en un embarazo de 26 semanas. Solo en 1996 se comunicó el primer diagnóstico de vasa previa durante el examen rutinario del segundo trimestre, lo que determinó una cesárea electiva a las 35 semanas resultando en un recién nacido sano.
Varios autores han demostrado lo fácil que resulta realizar un screening de vasa previa durante el examen de rutina del segundo trimestre. La incorporación de esta técnica no toma más de un minuto y no requiere habilidades especiales para lograrlo. En embarazos menores de 11 semanas, el ultrasonido no presta mucha utilidad, ya que el tejido trofoblástico puede cubrir una gran extensión de la superficie uterina. Sin embargo, durante el examen que se realiza entre las 11-14 semanas es posible identificar con precisión el sitio de inserción del cordón umbilical en la placenta. En los casos de embarazos múltiples, ya sea espontáneos u obtenidos a través de técnicas de reproducción asistida, se recomienda utilizar la vía transvaginal toda vez que no sea posible descartar la presencia de vasa previa por vía abdominal.
El uso de ultrasonografía Doppler color y pulsado debe considerarse como parte integral del examen de rutina, ya que facilita la visualización de estructuras vasculares anormales y por lo tanto el diagnóstico de vasa previa. Algunos autores han sugerido realizar un barrido rápido con ultrasonido Doppler color sobre el orificio cervical interno durante el examen ultrasonográfico obstétrico de rutina, técnica que permitiría excluir vasa previa de forma rápida y efectiva. La principal complicación de la vasa previa es la ruptura de los vasos sanguíneos fetales, lo que condiciona hemorragia fetal masiva, shock hipovolémico, asfixia y muerte perinatal. Si este evento ocurre en un periodo cercano al parto, y el diagnóstico de vasa previa no es considerado por el equipo perinatológico, resulta en una mortalidad perinatal de aproximadamente un 60%. Esta cifra contrasta claramente con una mortalidad de solo un 3% en aquellos casos en que se cuenta con un diagnóstico prenatal. La prevalencia de asfixia perinatal y anemia neonatal severa también está elevada en casos sin diagnóstico prenatal. En un estudio multicéntrico, el puntaje de Apgar promedio fue de 8 y 9 cuando se contó con el diagnóstico prenatal y solo de 1 y 4 en los casos de sobrevivientes sin diagnóstico previo, mientras que se requirió transfusión sanguínea en el 58% de los recién nacidos sin diagnóstico previo y en solo un 3% de los recién nacidos en los cuales se contaba con diagnóstico prenatal.
Artículo escrito por la Dra. María de Jesús López Anguiano.
#vasaprevia #ultrasonido #embarazomúltiple #diagnósticoprenatal #hemorragiafetal